Mỏm trâm xương thái dương (styloid process) là cấu trúc mỏm xương với một đầu gắn vào xương thái dương ở mặt dưới nền sọ, đầu còn lại nối với sừng nhỏ xương móng bởi dây chằng trâm móng. Mỏm trâm có hướng chếch từ trên xuống dưới, ngoài vào trong và sau ra trước. Chiều dài mỏm trâm bình thường dao động từ 2cm đến 3cm. Khi chiều dài trên 3cm được gọi là dài mỏm trâm (elongated styloid process). Dài mỏm trâm có thể xảy ra ở một bên hoặc hai bên. Trong hầu hết các trường hợp, nguyên nhân dài mỏm trâm không rõ.
Theo ước tính khoảng 4% dân số có mỏm trâm dài và chỉ một tỷ lệ nhỏ khoảng 4-10% trong dân số này là có triệu chứng. Chính vì tính không phổ biến của loại bệnh lý này nên việc thăm khám thường dễ bỏ sót. 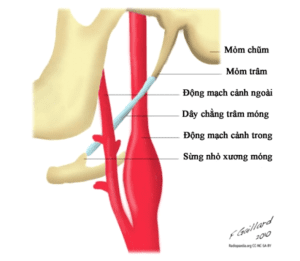
Hình 1. Ảnh minh họa mỏm trâm xương thái dương.
Sự dài quá mức bình thường của mỏm trâm và/hoặc kèm theo sự vôi hóa/cốt hóa dây chằng trâm móng gây chèn ép các cấu trúc kế cận gồm bó mạch cảnh và các thần kinh sọ não (V, VII, IX, X) là nguyên nhân của hội chứng Eagle, còn gọi là hội chứng dài mỏm trâm. Đặc trưng của hội chứng có thể là đau âm ỉ kéo dài ở vùng cổ, nuốt vướng, cảm giác dị vật ở họng, đau lan đến tai, ù tai… Trong ảnh hưởng mạch máu của hội chứng, sự tiếp xúc của mỏm trâm dài với động mạch cảnh trong đoạn ngoài sọ có thể gây chèn ép mạch máu, dẫn đến cơn thiếu máu não thoáng qua hoặc đột quỵ. Trong ảnh hưởng dây thần kinh sọ não của hội chứng có thể biểu hiện liệt dây thiệt hầu IX và dây lang thang X.
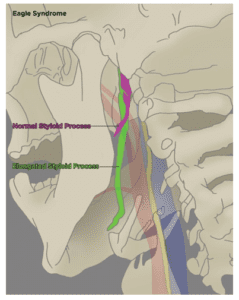
Hình 2. Ảnh minh họa mỏm trâm bình thường (màu tím) và dài mỏm trâm (màu xanh lục)
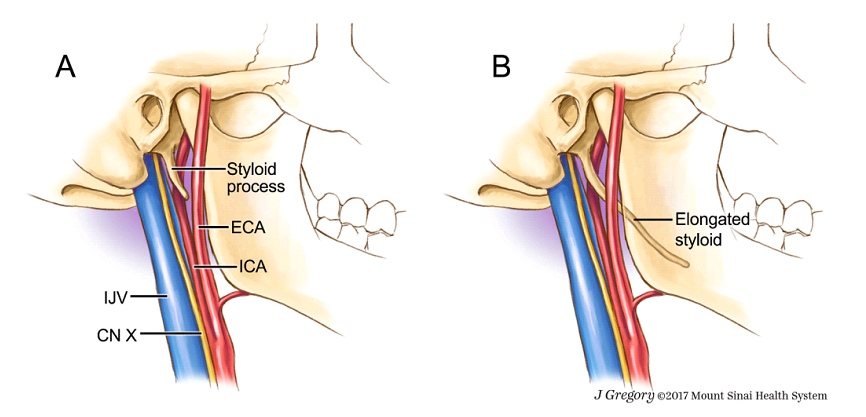
Hình 3. A. Ảnh minh họa mỏm trâm bình thường và các cấu trúc mạch máu, thần kinh liên quan. B. Mỏm trâm dài hướng về chỗ chia đôi động mạch cảnh chung, đi qua động mạch cảnh trong và động mạch cảnh ngoài.
ICA: động mạch cảnh trong. ECA: động mạch cảnh ngoài. IJV: tĩnh mạch cảnh trong. CN X: dây thần kinh sọ não X.
Theo phân loại của tác giả Langlais có ba loại phức hợp dây chằng trâm móng dài và khoáng hóa dựa trên hình ảnh chụp phim gồm:
Loại I: dài (elongated)
Loại II: giả khớp (pseudoarticulated)
Loại III: phân đoạn (segmented)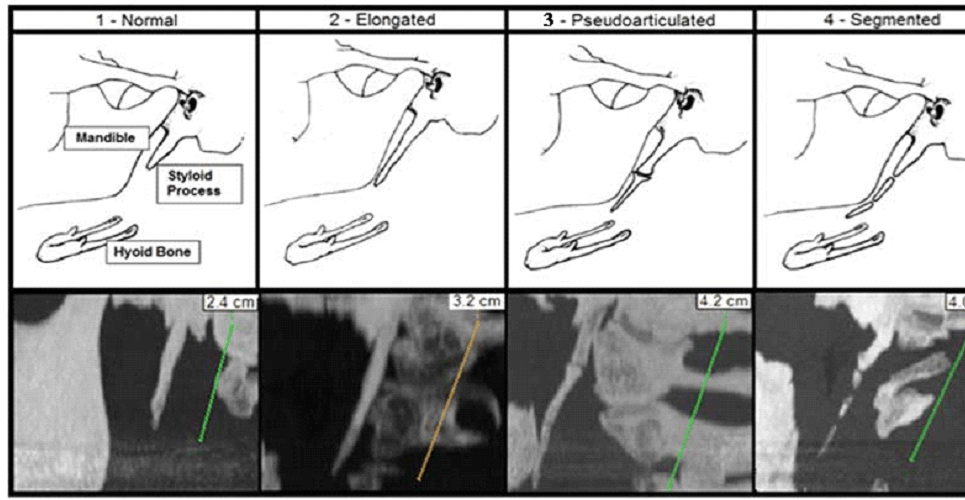
Hình 4. Phân loại dài mỏm trâm của tác giả Langlais
Chẩn đoán xác định hội chứng Eagle dựa vào triệu chứng, thăm khám lâm sàng, chụp X-quang sọ tư thế Towne, tư thế sọ nghiêng và chụp cắt lớp vi tính. Chụp X-quang là phương thức hình ảnh đầu tiên có thể phát hiện dài mỏm trâm.
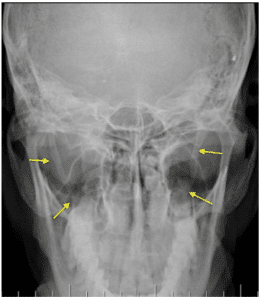
Hình 5. Chụp X-quang tư thế Towne.
Dài mỏm trâm hai bên được đánh dấu bởi mũi tên.
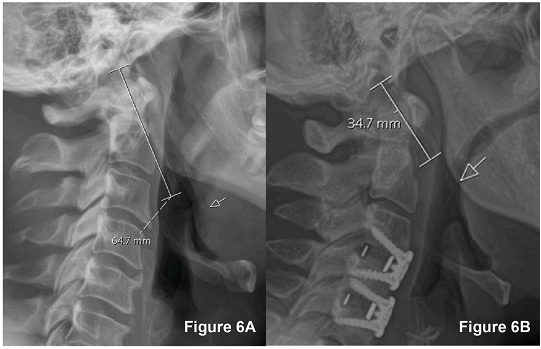
Hình 6. Chụp X-quang cột sống cổ tư thế nghiêng.
Ảnh 6A có chiều dài mỏm trâm 64.7mm. Ảnh 6B có chiều dài mỏm trâm 34.7mm.
Chụp cắt lớp vi tính (CT scan) là tiêu chuẩn vàng để xác định dài mỏm trâm bởi cung cấp hình ảnh rõ rệt. Các kỹ thuật ứng dụng trong chụp cắt lớp vi tính gồm tái tạo đa mặt phẳng, tái tạo phép chiếu cường độ tối đa MIP, tái tạo thể tích VRT nhằm xác định và đo đạc chiều dài mỏm trâm.
Chiều dài mỏm trâm được tính từ điểm nối vào nền xương thái dương đến đỉnh mỏm trâm. Nếu có sự vôi hóa/cốt hóa dây chằng trâm móng thì đỉnh mỏm trâm được xác định là điểm xa nhất của dây chằng. Vôi hóa/cốt hóa dây chằng trâm móng là hiện diện mỏm trâm liên tục từ đoạn nền sọ nhưng có sự phân đoạn, mất liên tục ở đoạn xa mỏm trâm.
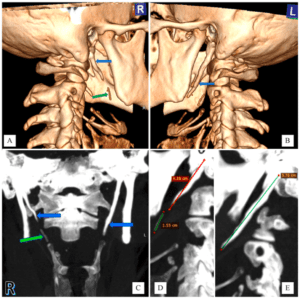
Hình 7. Chụp CT scan vùng cổ.
A và B. Kỹ thuật tái tạo thể tích VRT. Dài mỏm trâm hai bên được đánh dấu bởi mũi tên màu xanh dương. Vôi hóa dọc theo phần kéo dài mỏm trâm bên phải (vôi hóa dây chằng trâm móng) được đánh dấu bởi mũi tên màu xanh lục. C. Tái tạo phép chiếu cường độ tối đa (MIP), dài mỏm trâm hai bên đánh dấu bởi mũi tên màu xanh dương. Vôi hóa dọc theo phần kéo dài mỏm trâm bên phải đánh dấu bởi mũi tên màu xanh lục. D và E. Đo chiều dài mỏm trâm hai bên và phần vôi hóa kéo dài của mỏm trâm.
Điều trị hội chứng Eagle thường là phẫu thuật để làm ngắn lại chiều dài mỏm trâm. 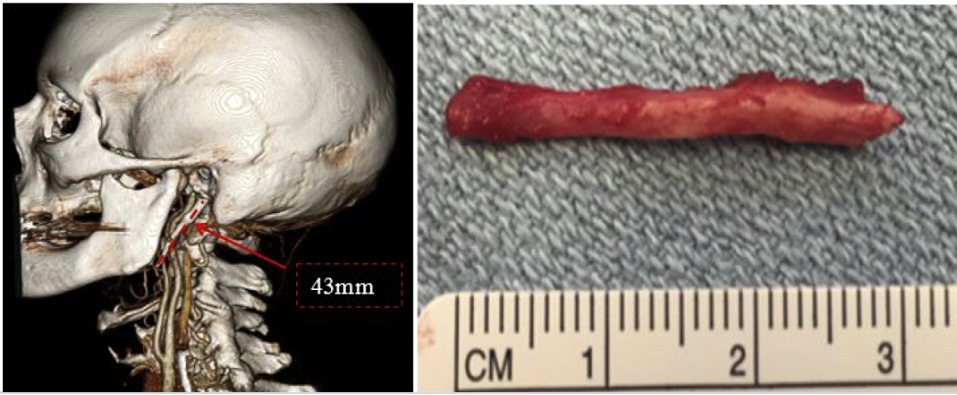
Hình 8. Chụp CT scan tái tạo cho thấy mỏm trâm dài 43mm trước phẫu thuật và mỏm trâm sau phẫu thuật cắt bỏ.
Tài liệu tham khảo:
1. Lê Anh Thành, Phạm Ngọc Hoa, Lê Quang Khang, Khảo sát đặc điểm hình thái mỏm trâm xương thái dương bằng chụp cắt lớp vi tính, Tạp chí Y học Việt Nam, 2024, tập 535, tháng 2, số 1B, trang 247-251.
2. Vũ Văn Tài, Phạm Tuấn Cảnh, Mối liên quan giữa đặc điểm lâm sàng, chẩn đoán hình ảnh và kết quả phẫu thuật của bệnh nhân dài mỏm trâm tại bệnh viện Tai mũi họng Trung ương trong 5 năm (2018-2023), Tạp chí Y học Việt Nam, 2024, tập 535, tháng 2, số 2, trang 115-119.
3. Skrzat J., Mróz I., Walocha J., Zawiliński J., Jaworek J.K., Bilateral ossification of the stylohyoid ligament, Folia Morphol, 2007, 66(3), 203-206.
4. Bokhari M. R., Graham C., Mohseni M., Eagle syndrome, StatPearls-NCBI Bookshelf, 2023.
5. Woli´nska I., Ja´zwiec P., Pawłowska M., Gác P., Poreba R., Poreba M., Eagle’s syndrome as a cause of discomfort and the subjective presence of a foreign body in the throat, Diagnostics, 2021, 11, 1832.
6. More C.B., Asrani M. K., Evaluation of the styloid process on digital panoramic radiographs, Indian Journal of Radiology and Imaging, 2010, 20(4), 261-265.
7. Westbrook A. M., Kabbaz V. J., Showalter C. R., Eagle’s syndrome, elongated styloid process and new evidence for pre-manipulative precautions for potential cervical arterial dysfunction, Musculoskeletal Science and Practice 50 (2020), 102219.
8. Albuquerque L. C. P., Duarte J. Á., Klaes A. I. N. M., Eagle’s syndrome: a pain in the neck, Images in neurology, 2016, 130-131.
9. Shayganfar A., Golbidi D., Yahay M., Nouri S., Sirus S., Radiological evaluation of the styloid process length using 64‑row multidetector computed tomography scan, Advanced Biomedical Research, 2018.
10. Esiobu P. C., Yoo M. J., Kirkham E. M., Zierler R. E., The role of vascular laboratory in the management of Eagle syndrome, Journal of Vascular Surgery Cases and Innovative Techniques, 2018, 41-44.
Ths. Bs. Đoàn Vũ Xuân Lộc


