Đột quỵ tiểu não tuy chỉ chiếm khoảng 2-3% tổng số các ca đột quỵ, nhưng lại được mệnh danh là “kẻ mạo danh nguy hiểm” vì các triệu chứng ban đầu rất dễ nhầm lẫn với các bệnh lý thông thường. Nếu không được phát hiện và xử lý kịp thời, hậu quả có thể dẫn đến tàn phế vĩnh viễn hoặc tử vong.
Đột quỵ tiểu não là gì?
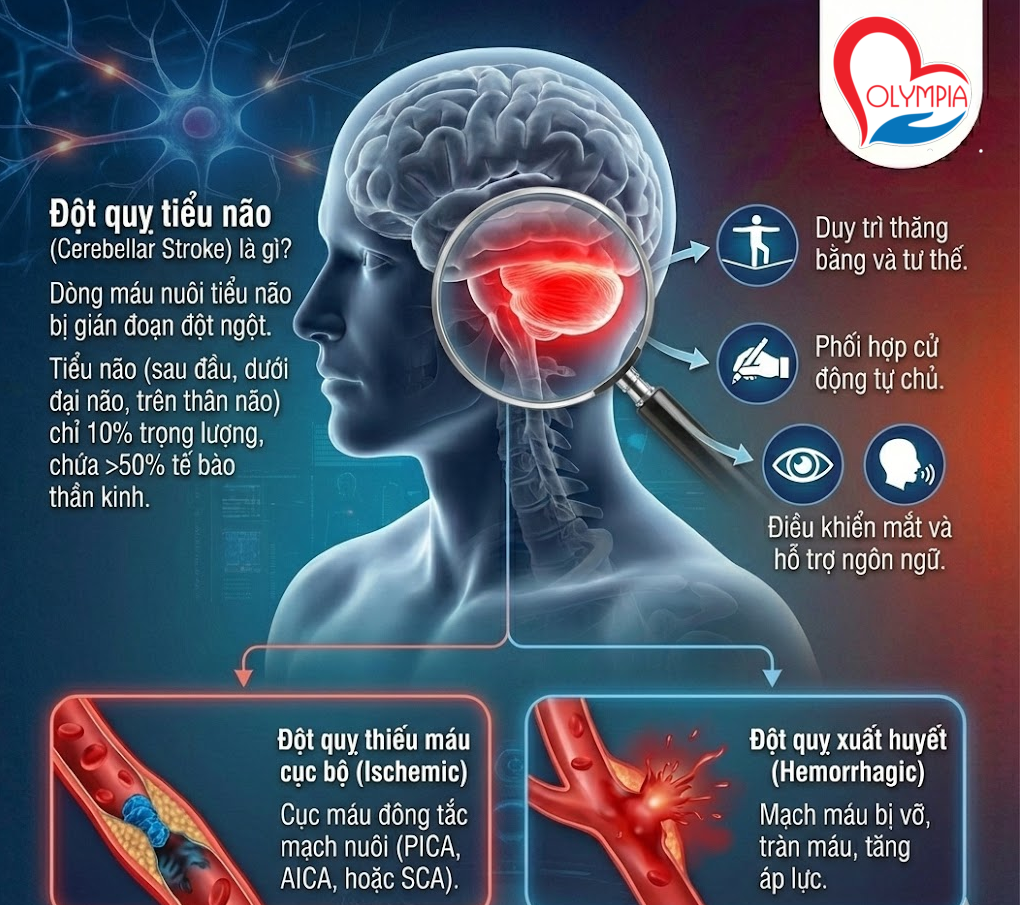
Đột quỵ tiểu não (Cerebellar Stroke) xảy ra khi dòng máu nuôi dưỡng tiểu não bị gián đoạn đột ngột. Tiểu não là cơ quan nằm ở phía sau đầu, ngay dưới đại não và trên thân não. Dù chỉ chiếm 10% trọng lượng não bộ, nhưng nó chứa tới hơn 50% tổng số tế bào thần kinh của cơ thể.
Tiểu não đóng vai trò cực kỳ quan trọng trong việc:
- Phối hợp các cử động tự chủ (đi lại, cầm nắm).
- Duy trì thăng bằng và tư thế.
- Điều khiển cử động mắt và hỗ trợ ngôn ngữ.
Đột quỵ tiểu não là gì?
Phân loại đột quỵ tiểu não:
- Đột quỵ thiếu máu cục bộ (Ischemic): Do cục máu đông làm tắc nghẽn một trong ba động mạch chính nuôi tiểu não (PICA, AICA, hoặc SCA).
- Đột quỵ xuất huyết (Hemorrhagic): Do mạch máu trong tiểu não bị vỡ, gây tràn máu và tăng áp lực nội sọ.
Tại sao đột quỵ tiểu não thường bị chẩn đoán nhầm?
Đây là câu hỏi mà nhiều bệnh nhân và người nhà thắc mắc. Khác với đột quỵ đại não thường gây liệt nửa người rõ rệt, đột quỵ tiểu não thường biểu hiện qua các dấu hiệu giống như rối loạn tiền đình hoặc ngộ độc thực phẩm.
Các triệu chứng điển hình:
- Chóng mặt dữ dội: Cảm giác thế giới quay cuồng (Vertigo).
- Mất thăng bằng (Ataxia): Đi đứng loạng choạng như người say rượu, không thể đi trên một đường thẳng.
- Buồn nôn và nôn: Thường đi kèm với chóng mặt, khiến người bệnh lầm tưởng là vấn đề tiêu hóa.
- Rung giật nhãn cầu: Mắt chuyển động nhanh, không kiểm soát được.
- Đau đầu vùng sau gáy: Cơn đau khởi phát đột ngột và dữ dội.
Cập nhật 2026: Các chuyên gia thần kinh học hiện nay khuyến cáo sử dụng quy tắc BE-FAST thay vì FAST truyền thống để không bỏ lỡ đột quỵ tiểu não:
- B (Balance): Mất thăng bằng đột ngột.
- E (Eyes): Mất thị lực hoặc nhìn đôi (song thị).
- F (Face): Méo mặt.
- A (Arms): Yếu tay chân.
- S (Speech): Khó nói, nói ngọng.
- T (Time): Thời gian vàng để cấp cứu.

Sử dụng quy tắc BE-FAST thay vì FAST truyền thống để không bỏ lỡ đột quỵ tiểu não
Ví dụ tình huống – Cấp cứu Đột quỵ Tiểu não
Bối cảnh: 12 giờ đêm, một người đàn ông 55 tuổi đang ngủ thì thức dậy đi vệ sinh. Đột nhiên ông thấy chóng mặt dữ dội, cảm giác trần nhà đảo lộn, chân tay bủn rủn và ngã khụy xuống sàn, không thể đứng dậy dù trí não vẫn tỉnh táo.
Hành động tức thì của người thân (Tại hiện trường)
Trong đột quỵ, “Thời gian là Não”. Khi thấy người thân không thể đứng vững và chóng mặt dữ dội vào ban đêm, hãy thực hiện ngay các bước sau:
-
Gọi ngay Cấp cứu (115): Thông báo rõ: “Nghi ngờ đột quỵ, bệnh nhân không đứng được, chóng mặt dữ dội” để bệnh viện chuẩn bị sẵn sàng ekip “Stroke Team”.
-
Ghi lại mốc thời gian: Xác định chính xác thời điểm bệnh nhân khởi phát triệu chứng hoặc thời điểm cuối cùng nhìn thấy bệnh nhân bình thường. Đây là thông tin quan trọng nhất để bác sĩ quyết định phương pháp điều trị.
-
Tư thế nằm an toàn:
-
Đặt bệnh nhân nằm nghiêng sang một bên (tư thế hồi sức) để tránh hít sặc nếu bệnh nhân nôn mửa (đột quỵ tiểu não gây nôn rất mạnh).
-
Giữ đầu cao nhẹ khoảng 30 độ nếu có thể.
-
-
Nới lỏng quần áo: Giúp bệnh nhân dễ thở hơn.
-
Tuyệt đối KHÔNG làm các việc sau:
-
Không cho ăn uống bất cứ thứ gì (nguy cơ sặc vào phổi gây viêm phổi hít).
-
Không tự ý uống thuốc hạ huyết áp, aspirin hay bất kỳ loại thuốc nào.
-
Không thực hiện các biện pháp dân gian như cạo gió, châm cứu đầu ngón tay (làm mất thời gian vàng).
-

Cấp cứu Đột quỵ Tiểu não
Các mốc “Thời gian Vàng” trong Đột quỵ Tiểu não (Cập nhật 2026)
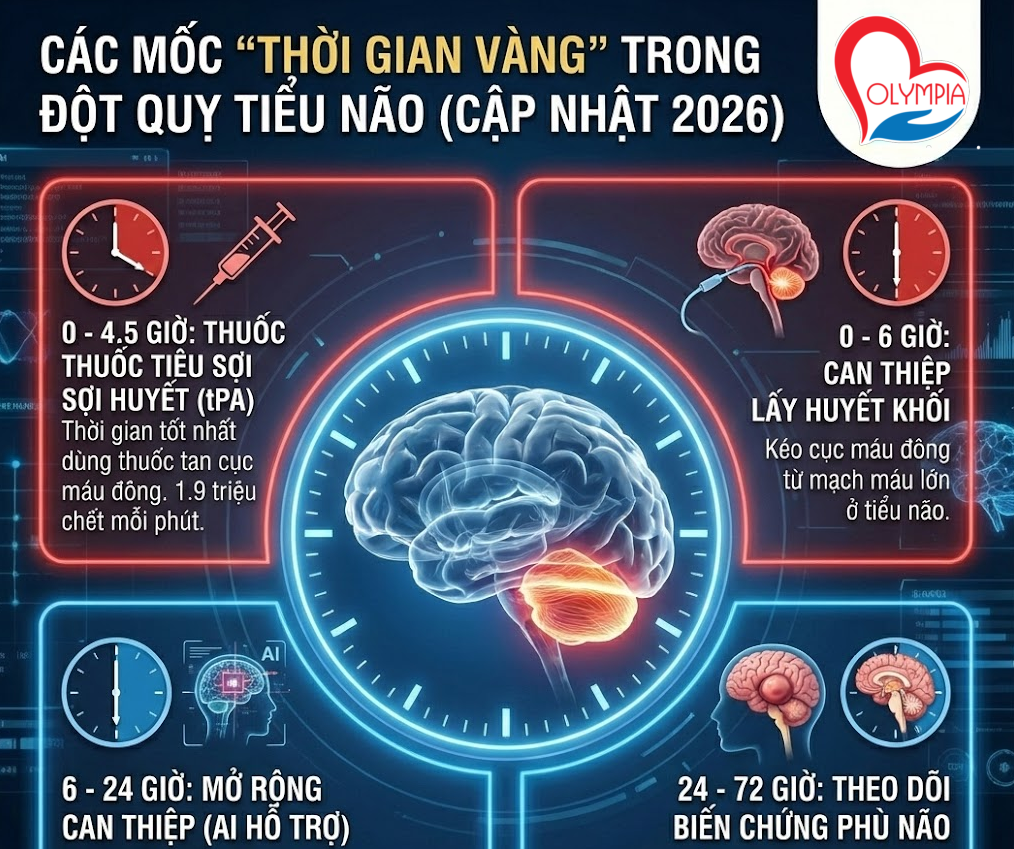
Theo hướng dẫn y khoa mới nhất năm 2026, các mốc thời gian được thắt chặt để tối ưu hóa khả năng hồi phục:
-
0 – 4.5 Giờ (Cửa sổ thuốc tiêu sợi huyết): Thời gian tốt nhất để dùng thuốc tan cục máu đông qua đường tĩnh mạch (tPA). Mỗi phút trôi qua trong giai đoạn này, khoảng 1.9 triệu tế bào thần kinh sẽ chết.
-
0 – 6 Giờ (Cửa sổ can thiệp lấy huyết khối): Đối với các tắc nghẽn mạch máu lớn ở tiểu não, bác sĩ sẽ luồn dụng cụ từ bẹn lên não để kéo cục máu đông ra.
-
6 – 24 Giờ (Mở rộng cửa sổ can thiệp): Nhờ sự hỗ trợ của phần mềm AI phân tích hình ảnh tưới máu não, nếu vùng não “đang hấp hối” vẫn còn khả năng cứu vãn, bác sĩ vẫn có thể tiến hành can thiệp lấy huyết khối.
-
24 – 72 Giờ: Giai đoạn theo dõi biến chứng phù não tiểu não. Đây là vùng chật hẹp, nếu não sưng to sẽ ép vào thân não gây ngưng thở.
Các mốc “Thời gian Vàng” trong Đột quỵ Tiểu não
Quy trình cấp cứu tại Bệnh viện (Chuẩn Stroke Code 2026)
Khi bệnh nhân vào viện, một quy trình phối hợp đa chuyên khoa sẽ được kích hoạt ngay lập tức:
| Thời gian (kể từ khi nhập viện) | Quy trình thực hiện |
| Phút 0 – 5 | Triage (Phân loại): Kiểm tra dấu hiệu sinh tồn, thực hiện thang điểm NIHSS (đánh giá mức độ đột quỵ). |
| Phút 5 – 20 | Chụp hình ảnh học: Chụp MRI não (ưu tiên) hoặc CT đa dãy có tích hợp AI để xác định chính xác vị trí tắc nghẽn hoặc vùng xuất huyết. |
| Phút 20 – 45 | Hội chẩn & Quyết định: Bác sĩ nội thần kinh và can thiệp mạch máu quyết định phương pháp (Tiêu sợi huyết hay lấy huyết khối). |
| Phút 45 – 60 | Tiến hành điều trị: Bắt đầu tiêm thuốc hoặc đưa bệnh nhân vào phòng DSA để can thiệp mạch máu. |
Vai trò của AI trong quy trình 2026:
Năm 2026, các bệnh viện lớn đã ứng dụng hệ thống AI Rapid. Chỉ cần 2 phút sau khi chụp phim, AI sẽ tự động khoanh vùng tổn thương, tính toán thể tích vùng não đã chết và vùng não cần cứu, sau đó gửi cảnh báo trực tiếp đến điện thoại của toàn bộ ekip bác sĩ, giúp rút ngắn thời gian hội chẩn xuống mức tối thiểu.
Lưu ý đặc biệt về biến chứng sau cấp cứu
Đột quỵ tiểu não khác với các vùng khác ở chỗ “Nguy cơ thoát vị”.
-
Nếu vùng tiểu não bị nhồi máu lớn, nó sẽ sưng phù lên. Vì tiểu não nằm trong hố sau (một không gian hẹp và cứng của hộp sọ), sự sưng tấy này không có chỗ thoát, sẽ chèn ép vào thân não (nơi chứa trung tâm hô hấp và tim mạch).
-
Dấu hiệu nguy hiểm: Bệnh nhân đang tỉnh táo đột ngột lơ mơ, ngủ gà, hoặc nhịp thở bất thường. Lúc này, bệnh viện sẽ thực hiện quy trình phẫu thuật mở sọ giải ép khẩn cấp để cứu sống bệnh nhân.
Nguyên nhân và các yếu tố nguy cơ hàng đầu
Nguyên nhân gây đột quỵ tiểu não khá đa dạng, từ lối sống đến các bệnh lý nền:
Nhóm nguyên nhân trực tiếp:
- Xơ vữa động mạch: Mảng bám tích tụ làm hẹp lòng mạch.
- Thuyên tắc từ tim: Các cục máu đông hình thành do rung tâm nhĩ (Afib) di chuyển lên não.
- Bóc tách động mạch đốt sống: Thường gặp ở người trẻ sau các chấn thương cổ hoặc vận động cổ quá mức (như tập yoga sai cách hoặc bẻ cổ).
- Dị dạng mạch máu (AVM) và Phình mạch: Nguyên nhân chính gây xuất huyết tiểu não.
Bảng: Các yếu tố nguy cơ bạn cần kiểm soát
|
Yếu tố nguy cơ |
Tác động |
|
Huyết áp cao |
Nguyên nhân số 1 gây vỡ mạch máu não. |
|
Tiểu đường |
Làm tổn thương hệ thống mao mạch nhỏ. |
|
Cholesterol cao |
Thúc đẩy quá trình xơ vữa động mạch. |
|
Hút thuốc lá |
Làm tăng độ nhớt của máu và phá hủy thành mạch. |
|
Lười vận động |
Góp phần gây béo phì và các bệnh chuyển hóa. |
Phương pháp chẩn đoán hiện đại năm 2026
Việc chẩn đoán đột quỵ tiểu não đòi hỏi công nghệ hình ảnh tiên tiến vì vị trí của nó bị che khuất bởi xương sọ dày vùng sau gáy.
- Chụp MRI (Cộng hưởng từ): Đây là “tiêu chuẩn vàng”. Với các dòng máy MRI 3.0 Tesla hoặc 7.0 Tesla mới nhất năm 2026, bác sĩ có thể phát hiện các ổ nhồi máu siêu nhỏ chỉ sau vài phút khởi phát.
- Chụp CT (Cắt lớp vi tính): Thường dùng để loại trừ xuất huyết não nhanh chóng, nhưng có thể bỏ sót các ca nhồi máu tiểu não giai đoạn sớm.
- Ứng dụng AI trong chẩn đoán: Năm 2026, phần mềm trí tuệ nhân tạo được tích hợp trực tiếp vào hệ thống chẩn đoán hình ảnh giúp phân tích lưu lượng máu não (Perfusion) và dự báo vùng nhu mô não có thể cứu sống được.

Phương pháp chẩn đoán hiện đại năm 2026
Điều trị đột quỵ tiểu não – Những bước tiến mới
Tùy vào loại đột quỵ, bác sĩ sẽ có phác đồ can thiệp cụ thể:
Đối với đột quỵ thiếu máu cục bộ:
- Thuốc tiêu sợi huyết (rtPA): Dùng cho bệnh nhân đến sớm trong “giờ vàng” (thường là dưới 4.5 giờ).
- Can thiệp lấy huyết khối cơ học: Sử dụng dụng cụ luồn vào mạch máu để kéo cục máu đông ra ngoài. Công nghệ robot hỗ trợ can thiệp mạch máu năm 2026 giúp độ chính xác đạt mức gần như tuyệt đối.
Đối với đột quỵ xuất huyết:
- Kiểm soát huyết áp tích cực.
- Phẫu thuật giải ép: Nếu tiểu não bị sưng quá mức (phù não), bác sĩ có thể phải mở hộp sọ để giảm áp lực, tránh chèn ép vào thân não (nơi điều khiển nhịp thở và nhịp tim).
Phục hồi chức năng và phòng ngừa tái phát
Phục hồi sau đột quỵ tiểu não là một hành trình kiên trì. Do tiểu não điều khiển thăng bằng, người bệnh thường cần:
- Vật lý trị liệu: Tập lại các bài tập giữ thăng bằng và phối hợp tay chân.
- Âm ngữ trị liệu: Nếu có tình trạng nói lắp hoặc khó nuốt.
- Công nghệ thực tế ảo (VR) & Robot: Cập nhật 2026 cho thấy việc tập luyện trong môi trường VR giúp não bộ tái tạo các kết nối thần kinh (Neuroplasticity) nhanh hơn 30% so với phương pháp truyền thống.
Cách phòng ngừa hiệu quả:
- Chế độ ăn Địa Trung Hải: Ưu tiên rau xanh, hạt, cá và dầu olive.
- Tầm soát định kỳ: Kiểm tra xơ vữa động mạch và đo điện tâm đồ tầm soát rung nhĩ.
- Hạn chế rượu bia: Đồ uống có cồn làm tăng nguy cơ xuất huyết não đáng kể.

Phục hồi sau đột quỵ tiểu não
Các câu hỏi thường gặp (FAQ)
1. Đột quỵ tiểu não có chữa khỏi hoàn toàn được không?
Khả năng hồi phục phụ thuộc vào diện tích vùng não bị tổn thương và thời gian cấp cứu. Nhiều bệnh nhân có thể phục hồi chức năng đi lại nếu được tập luyện đúng cách, dù một số di chứng về thăng bằng có thể tồn tại lâu dài.
2. Tại sao tôi bị chóng mặt mà bác sĩ lại chỉ định chụp MRI não?
Vì chóng mặt là triệu chứng “vàng” của đột quỵ tiểu não. Bác sĩ cần MRI để phân biệt chóng mặt do tiền đình (lành tính) với chóng mặt do tổn thương não (nguy hiểm).
3. Người trẻ có bị đột quỵ tiểu não không?
Có. Ở người trẻ, nguyên nhân thường do dị dạng mạch máu bẩm sinh hoặc bóc tách động mạch sau chấn thương vùng cổ.
Lời kết: Đột quỵ tiểu não là một tình trạng khẩn cấp y khoa. Hiểu rõ đột quỵ tiểu não là gì và nhận diện sớm các dấu hiệu “lạ” như chóng mặt, mất thăng bằng đột ngột sẽ giúp bạn bảo vệ chính mình và người thân.


