Bệnh phổi tắc nghẽn mạn tính (COPD) và bệnh hen suyễn là hai loại bệnh phổi phổ biến nhưng thường bị nhầm lẫn. Cả hai đều gây khó thở và ảnh hưởng nghiêm trọng đến chất lượng cuộc sống của bệnh nhân. Hiểu rõ và phát hiện sớm các bệnh này có thể tạo nên sự khác biệt lớn trong cuộc sống hàng ngày của bạn.
Trong bài viết này, chúng ta sẽ khám phá chi tiết về COPD và hen suyễn, từ định nghĩa, phân loại đến các phương pháp quản lý và điều trị hiệu quả. Bằng cách nắm bắt thông tin đúng đắn, bạn có thể cải thiện sức khỏe và nâng cao chất lượng cuộc sống, vượt qua những thách thức của bệnh tật. Hãy cùng ThS. BS Nguyễn Đắc Dy từ Phòng Khám đa khoa Olympia, tìm hiểu và áp dụng những kiến thức quan trọng này để sống khỏe mạnh hơn mỗi ngày.
Định nghĩa và phân loại
COPD:
Định nghĩa COPD: COPD, hay bệnh phổi tắc nghẽn mạn tính, là một bệnh lý phổi mạn tính gây khó thở và hạn chế luồng khí vào phổi. Đây là một bệnh tiến triển, có nghĩa là nó trở nên nặng hơn theo thời gian.
Các giai đoạn của bệnh COPD (từ nhẹ đến nặng):
- Giai đoạn 1 (nhẹ): Thường không có triệu chứng rõ ràng, có thể cảm thấy hơi khó thở khi gắng sức.
- Giai đoạn 2 (trung bình): Khó thở nhiều hơn khi hoạt động thể chất, có thể xuất hiện ho và đờm.
- Giai đoạn 3 (nặng): Khó thở nghiêm trọng hơn, thậm chí khi thực hiện các hoạt động hàng ngày. Các đợt cấp của bệnh xảy ra thường xuyên hơn.
- Giai đoạn 4 (rất nặng): Khó thở nghiêm trọng ngay cả khi nghỉ ngơi, chất lượng cuộc sống giảm đáng kể, có thể cần đến hỗ trợ oxy.
Nguyên nhân và yếu tố nguy cơ gây ra COPD:
- Nguyên nhân chính: Hút thuốc lá là nguyên nhân hàng đầu.
- Yếu tố nguy cơ:
- Tiếp xúc với khói bụi và hóa chất nghề nghiệp.
- Ô nhiễm không khí.
- Yếu tố di truyền (như thiếu hụt alpha-1 antitrypsin).
- Tiền sử nhiễm trùng phổi trong thời thơ ấu.
Hen suyễn:
Định nghĩa hen suyễn: Hen suyễn là một bệnh mãn tính của đường hô hấp, đặc trưng bởi viêm và hẹp đường thở, gây ra khó thở, thở khò khè và ho. Các triệu chứng thường xuất hiện theo từng đợt và có thể thay đổi từ nhẹ đến nghiêm trọng.
Phân loại hen suyễn dựa trên mức độ nghiêm trọng:
- Hen suyễn nhẹ không liên tục: Triệu chứng xuất hiện không quá hai lần mỗi tuần và không ảnh hưởng nhiều đến hoạt động hàng ngày.
- Hen suyễn nhẹ liên tục: Triệu chứng xuất hiện nhiều hơn hai lần mỗi tuần nhưng không hàng ngày.
- Hen suyễn trung bình liên tục: Triệu chứng xuất hiện hàng ngày và ảnh hưởng đến hoạt động hàng ngày.
- Hen suyễn nặng liên tục: Triệu chứng xuất hiện liên tục, thường xuyên vào ban đêm, và hạn chế nghiêm trọng hoạt động hàng ngày.
Nguyên nhân và yếu tố kích hoạt cơn hen suyễn:
- Nguyên nhân:
- Yếu tố di truyền.
- Yếu tố môi trường như ô nhiễm không khí, khói thuốc lá.
- Các bệnh lý khác như viêm mũi dị ứng, nhiễm trùng đường hô hấp.
- Yếu tố kích hoạt:
- Dị nguyên như phấn hoa, bụi nhà, lông động vật.
- Tập thể dục.
- Cảm xúc mạnh như căng thẳng, lo lắng.
- Thay đổi thời tiết.
Triệu chứng và Thời điểm Nên đi Khám của Hen Suyễn và COPD
| Triệu chứng | Hen Suyễn | COPD |
| Ho | Ho khan, thường về đêm hoặc sáng sớm | Ho kéo dài, có đờm, đặc biệt vào buổi sáng |
| Khó thở | Khó thở từng đợt, thường kèm theo tiếng khò khè, xuất hiện khi gắng sức hoặc khi gặp dị nguyên | Khó thở liên tục, đặc biệt khi gắng sức, càng nặng hơn theo thời gian |
| Khò khè | Thường gặp, nhất là trong các cơn hen | Có thể xuất hiện, nhưng không phải triệu chứng điển hình |
| Nặng ngực | Cảm giác nặng ngực, ép ngực, thường kèm theo khó thở | Cảm giác nặng ngực, thường kèm theo khó thở |
| Đờm | Ít đờm, đờm trong suốt hoặc trắng | Đờm nhiều, đờm vàng hoặc xanh, có thể có máu trong đờm |
| Khả năng làm việc và sinh hoạt | Có thể bị gián đoạn trong các cơn hen | Giảm dần theo thời gian, sinh hoạt hàng ngày bị ảnh hưởng |
| Thời điểm nên đi khám | Hen Suyễn | COPD |
| Khi triệu chứng xuất hiện thường xuyên hơn | Khi triệu chứng xảy ra nhiều lần trong tuần hoặc ảnh hưởng đến giấc ngủ và hoạt động hàng ngày | Khi triệu chứng nặng hơn, xuất hiện thường xuyên hơn, hoặc khó thở ngay cả khi nghỉ ngơi |
| Khi triệu chứng không cải thiện dù đã dùng thuốc | Khi dùng thuốc giãn phế quản mà không thấy hiệu quả | Khi sử dụng thuốc nhưng triệu chứng không giảm, hoặc cần tăng liều thuốc để kiểm soát triệu chứng |
| Khi có dấu hiệu nhiễm trùng hô hấp | Sốt, đờm xanh hoặc vàng, ho ra máu | Sốt, đờm nhiều hơn, thay đổi màu sắc, hoặc ho ra máu |
| Khi có các triệu chứng khẩn cấp | Khó thở nặng, không thể nói chuyện hoặc đi lại, môi và ngón tay tím tái | Khó thở nặng, môi và ngón tay tím tái, đau ngực, chóng mặt hoặc ngất xỉu |
| Khi các triệu chứng ảnh hưởng nghiêm trọng đến cuộc sống | Khi các cơn hen xuất hiện thường xuyên và ảnh hưởng nghiêm trọng đến chất lượng cuộc sống | Khi khó thở và các triệu chứng khác ảnh hưởng nghiêm trọng đến khả năng làm việc và sinh hoạt hàng ngày |
Việc nhận biết và theo dõi các triệu chứng của hen suyễn và COPD là rất quan trọng để có thể quản lý và điều trị kịp thời. Khi có bất kỳ triệu chứng nào kể trên, bệnh nhân nên chủ động đến khám tại các cơ sở y tế như Phòng Khám Đa khoa Olympia để được tư vấn và điều trị kịp thời.
Chẩn đoán và đánh giá bệnh COPD:
Các phương pháp chẩn đoán COPD:
- Chụp X-quang: Được sử dụng để loại trừ các bệnh lý khác có triệu chứng tương tự COPD và phát hiện những biến chứng của bệnh như khí phế thũng.
- Đo chức năng hô hấp: Sử dụng máy đo phế dung để đo lường các chỉ số hô hấp quan trọng như FEV1 và FVC, đây là tiêu chuẩn vàng trong chẩn đoán COPD.
Đánh giá mức độ nặng của bệnh:
- FEV1 (Forced Expiratory Volume in 1 second): Đo lượng khí thở ra trong giây đầu tiên. Giá trị FEV1 giảm cho thấy mức độ nặng của tắc nghẽn đường thở.
- Chỉ số Gaensler (FEV1/FVC): Tỷ lệ giữa FEV1 và dung tích sống gắng sức (FVC), giúp xác định mức độ tắc nghẽn.
Khi thăm khám ở giai đoạn sớm
Bệnh COPD thường cho ra kết quả bình thường. Vì vậy, để chẩn đoán COPD chính xác, bác sĩ cần đo chức năng thông khí ở những đối tượng có những yếu tố nguy cơ, ngay cả khi thăm khám cho ra kết quả bình thường.
Ở giai đoạn nặng hơn, khi khám phổi thường phát hiện rì rào ở phế nang, đi kèm một số dấu hiệu khác như: lồng ngực hình thùng, gõ vang trống, ran ngáy, ran ẩm, ran nổ, ran rít. Ở giai đoạn muộn có thể thấy ở người bệnh những biểu hiện của suy hô hấp mạn tính như: tím môi và đầu chi, thở co kéo cơ hô hấp phụ; biểu hiện của suy tim phải như phù 2 chân, gan to, tĩnh mạch cổ nổi, phản hồi gan tĩnh mạch cổ dương tính.
Cận lâm sàng
Chẩn đoán COPD cận lâm sàng thường áp dụng cho những đối tượng có tiền sử tiếp xúc với yếu tố nguy cơ, đồng thời có các dấu hiệu lâm sàng nghi ngờ mắc bệnh viêm phổi tắc nghẽn mạn tính cần được thực hiện các xét nghiệm cận lâm sàng sau:
Đo chức năng thông khí bằng máy đo phế dung:
- Đây là tiêu chuẩn vàng để chẩn đoán xác định và đánh giá mức độ nặng của bệnh phổi tắc nghẽn mạn tính. Biểu hiện thông khí tắc nghẽn không hồi phục hoàn toàn sau nghiệm pháp giãn phế quản: chỉ số Gaensler (FEV1/FVC) < 70%; FEV1 không tăng hoặc tăng dưới 12% (<200ml) sau test phục hồi phế quản… Dựa vào chỉ số FEV1 đế đánh giá mức độ tắc nghẽn của bệnh nhân.
X-quang phổi:
- Bệnh nhân phổi tắc nghẽn mạn tính giai đoạn sớm, không giãn phế nang có hình ảnh X-quang phổi bình thường. Ở giai đoạn muộn và có hội chứng phế quản, kết quả X-quang thường cho ra hình ảnh khí phế thũng.
- X-quang phổi có thể gợi ý chẩn đoán bệnh phổi tắc nghẽn mạn tính với hình ảnh trường phổi hai bên sáng, cơ hoành hạ thấp, khoang liên sườn giãn rộng, có thể thấy cơ hoành hình bậc thang và có các bóng khí. Có thể thấy nhánh động mạch thùy dưới phổi phải có đường kính >16mm.
Ngoài ra, phương pháp còn cho phép loại trừ các bệnh phổi khác có triệu chứng tương tự COPD như: lao phổi, xơ phổi, giãn phế quản, u phổi,…; phát hiện những bệnh lý đồng nhiễm với COPD như: tràn dịch, tràn khí màng phổi, bất thường khung xương lồng ngực cột sống, suy tim,…
Điện tâm đồ (ECG):
- Chẩn đoán viêm phổi tắc nghẽn mạn tính dùng điện tâm đồ ở giai đoạn muộn của bệnh COPD có thể phát hiện các dấu hiệu của tăng áp động mạch phổi và suy tim phải như sóng P cao (>2,5 mm) ngọn đối xứng (P phế), trục phải (>1100), dày thất phải (R/S ở V6 <1).
Thông qua các phương pháp chẩn đoán và đánh giá này, việc xác định và điều trị COPD trở nên chính xác và hiệu quả hơn, giúp bệnh nhân có cơ hội cải thiện chất lượng cuộc sống.
Phân biệt bệnh phổi tắc nghẽn mạn tính COPD với các bệnh khác
| Đặc điểm | Lao phổi | COPD |
| Triệu chứng | Mệt mỏi, chán ăn, sụt cân, ớn lạnh, đổ mồ hôi đêm, ho, khạc đờm, ho ra máu | Ho kéo dài, khó thở khi gắng sức và thường xuyên. |
| Biểu hiện X-quang | Thâm nhiễm một bên hoặc hai bên, lỗ lủng tạo thành các hang lao | Trường phổi sáng, cơ hoành hạ thấp, bóng khí. |
| Xét nghiệm bổ sung | IDR, bạch cầu lympho, tìm vi trùng lao trong đờm, tốc độ máu lắng | Đo chức năng hô hấp, chụp X-quang, điện tâm đồ. |
| Đặc điểm | Giãn phế quản | COPD |
| Triệu chứng | Ho khạc đờm kéo dài, đờm đục hoặc mủ nhiều, nghe phổi có ran nổ, ran ẩm | Ho kéo dài, khó thở khi gắng sức và thường xuyên. |
| Chẩn đoán hình ảnh | Chụp CT ngực độ phân giải cao, xét nghiệm đờm, soi phế quản | Đo chức năng hô hấp, chụp X-quang, điện tâm đồ. |
| Chức năng phổi | Đo chức năng hô hấp để đánh giá mức độ tổn thương phổi | Đo chức năng hô hấp, chụp X-quang. |
Phân biệt COPD với hen phế quản và hội chứng chồng lấp (ACOS)
| Đặc điểm | Hen phế quản | COPD | ACOS |
| Tuổi khởi phát | Thường gặp ở tuổi trẻ hoặc trung niên, mọi lứa tuổi | Thường gặp ở bệnh nhân trên 40 tuổi | Thường trên 40 tuổi, có thể có triệu chứng từ thơ ấu hoặc khi trưởng thành |
| Triệu chứng hô hấp | Thay đổi theo thời gian, lên cơn khi luyện tập, khi cười, bụi hoặc dị nguyên | Triệu chứng mạn tính, liên tục, đặc biệt rõ rệt khi gắng sức | Khó thở khi gắng sức |
| Chức năng hô hấp | Giới hạn đường thở thay đổi, đáp ứng test giãn phế quản | FEV1 có thể cải thiện sau test, nhưng FEV1/FVC < 0.7 | Tắc nghẽn đường dẫn khí, không đáp ứng hoàn toàn với test giãn phế quản |
| Diễn biến thời gian | Thường được cải thiện một cách tự nhiên hoặc kết hợp cùng điều trị, nhưng cũng có trường hợp cố định | Diễn tiến chậm theo thời gian, mặc dù có điều trị | Luôn có triệu chứng, tần suất có thể giảm nếu được điều trị, bệnh diễn tiến, cần điều trị liều cao |
| Đợt cấp | Các yếu tố nguy cơ có thể làm xuất hiện các đợt cấp, tình trạng giảm nhờ điều trị | Tần suất đợt cấp tăng liên quan đến mức độ nặng của bệnh, giảm nhờ điều trị | Đợt cấp có tỷ lệ cao hơn, giảm bởi điều trị, bệnh lý nền phối hợp có thể làm nặng thêm |
| X-quang | Thường bình thường | Ứ khí nặng và các thay đổi khác của COPD | Tương tự COPD |
Chẩn đoán xác định hen phế quản chủ yếu dựa vào các biểu hiện lâm sàng như xuất hiện cơn khi còn trẻ, khó thở, cơn thường xuất hiện lúc nửa đêm về sáng, đáp ứng tốt với thuốc giãn phế quản/corticoid. Chức năng thông khí phổi là tiêu chuẩn vàng trong chẩn đoán xác định phổi tắc nghẽn mạn tính, trong khi hầu như không có nhiều giá trị trong chẩn đoán xác định hen phế quản.
Chẩn đoán mức độ nặng của bệnh phổi tắc nghẽn mạn tính COPD
Mục tiêu: Xác định mức độ nặng của COPD, nguy cơ kịch phát, nhập viện và tử vong để có biện pháp dự phòng và điều trị phù hợp. Chỉ số FEV1 (Forced Expiratory Volume in one second) được sử dụng để đánh giá mức độ nghiêm trọng của COPD.
Chỉ số FEV1:
- FEV1 đo lượng khí thở ra gắng sức trong 1 giây đầu tiên, được xác định bằng phương pháp đo hô hấp ký.
- FEV1/FVC (tỷ lệ giữa FEV1 và dung tích sống gắng sức) giúp đánh giá tình trạng tắc nghẽn phổi.
| Giai đoạn | Chỉ số FEV1 | Tỷ lệ FEV1/FVC |
| Nhẹ | FEV1 > 80% trị số lý thuyết | < 70% |
| Trung bình | 50% ≤ FEV1 < 80% trị số lý thuyết | < 70% |
| Nặng | 30% < FEV1 < 50% trị số lý thuyết | < 70% |
| Rất nặng | FEV1 < 30% trị số lý thuyết | < 70% hoặc FEV1 < 50% |
Các xét nghiệm bổ trợ khác để chẩn đoán COPD
Đo nồng độ alpha-1 antitrypsin (AAT):
- AAT: Enzym ức chế protease do gan sản xuất, bảo vệ đường hô hấp dưới khỏi tổn thương.
- Thiếu hụt AAT: Gây tổn thương phổi, dẫn đến COPD. Chỉ định xét nghiệm AAT khi:
- Trẻ sơ sinh vàng da kéo dài, tổn thương gan.
- Người trên 40 tuổi có triệu chứng hô hấp mạn tính.
- Bệnh nhân có tiền sử gia đình thiếu hụt AAT.
- Mức AAT < 60 mg/dl: Nguy cơ cao mắc COPD và tử vong sớm.
- Mức AAT 100-150 mg/dl: Thiếu hụt enzym nhẹ, không tăng nguy cơ tử vong.
Siêu âm tim:
- Bệnh nhân COPD thường mắc kèm các bệnh tim mạch, làm tăng độ nặng của COPD.
- Tỷ lệ mắc suy tim tâm thu/tâm trương ở bệnh nhân COPD: 20-70%.
- Tăng nguy cơ tử vong ngắn và dài hạn khi có bệnh tim thiếu máu cục bộ.
Xét nghiệm oxy trong máu:
- Mức oxy bình thường: 95-100%.
- Ở bệnh nhân COPD nặng: Duy trì nồng độ oxy xung từ 88-92%.
- Hạ oxy máu có thể dẫn đến biến chứng nghiêm trọng.
Chụp CT:
- Chẩn đoán chính xác tình trạng bệnh phổi, xác định vị trí và mức độ khí phế thũng.
- Giúp phát hiện giãn phế quản kết hợp với COPD.
Xét nghiệm đờm:
- Giúp xác định nguyên nhân gây khó thở, phát hiện ung thư phổi, xác định chủng vi khuẩn gây bệnh.
Quản lý và điều trị COPD:
Nguyên tắc quản lý bệnh COPD (dựa trên hướng dẫn GOLD 2022):
- Ngừng tiếp xúc với yếu tố nguy cơ: Ngừng tiếp xúc với khói thuốc lá, thuốc lào, bụi, khói bếp rơm, củi, than, khí độc…
- Cai nghiện thuốc lá, thuốc lào: Cai thuốc lá là biện pháp quan trọng để ngăn chặn COPD tiến triển nặng hơn. Tại Phòng Khám Đa khoa Olympia, các bác sĩ tư vấn và hỗ trợ sử dụng thuốc cai nghiện như nicotine thay thế, bupropion, varenicline để giúp bệnh nhân cai thuốc dễ dàng hơn.
Các phương pháp điều trị COPD:
- Sử dụng thuốc: Bao gồm thuốc giãn phế quản, corticosteroid dạng hít hoặc uống, thuốc chống viêm.
- Liệu pháp oxy: Cung cấp oxy cho bệnh nhân COPD nặng để cải thiện tình trạng khó thở.
- Phục hồi chức năng phổi: Các bài tập thể dục và phương pháp vật lý trị liệu để tăng cường khả năng hô hấp.
Vai trò của việc kiểm soát các bệnh đồng mắc:
- Bệnh tim mạch: Điều trị và kiểm soát các bệnh tim mạch đi kèm để giảm nguy cơ biến chứng.
- Loãng xương: Quản lý và điều trị loãng xương để tránh gãy xương và các biến chứng khác.
Hen suyễn:
Nguyên tắc quản lý bệnh hen suyễn
- Tránh các yếu tố kích hoạt cơn hen: Như phấn hoa, khói thuốc, bụi, lông thú, thay đổi thời tiết.
- Sử dụng thuốc hít: Corticosteroid dạng hít, thuốc giãn phế quản để kiểm soát triệu chứng hàng ngày.
- Thuốc uống: Các loại thuốc chống viêm, thuốc kháng leukotriene.
- Tiêm phòng dị ứng: Tiêm phòng dị ứng để giảm phản ứng dị ứng và cơn hen suyễn.
Quản lý và điều trị bệnh phổi tắc nghẽn mạn tính
Giai đoạn ổn định
Biện pháp điều trị chung:
- Ngừng tiếp xúc với yếu tố nguy cơ: Khói thuốc lá, thuốc lào, bụi, khói bếp rơm, củi, than, khí độc…
- Cai nghiện thuốc lá, thuốc lào: Cai thuốc lá là biện pháp rất quan trọng ngăn chặn COPD tiến triển nặng lên. Tại Phòng Khám Đa khoa Olympia, các bác sĩ sẽ tìm hiểu lý do cản trở người bệnh cai thuốc và sử dụng chiến lược 5A (Hỏi, Khuyên, Đánh giá, Hỗ trợ, Sắp xếp) để tư vấn và hỗ trợ bệnh nhân cai thuốc hiệu quả.
Tiêm vắc xin phòng nhiễm trùng đường hô hấp:
- Cúm và viêm phổi: Tiêm vắc xin cúm hàng năm và vắc xin phế cầu mỗi 5 năm để giảm nguy cơ đợt cấp và tử vong.
- COVID-19: WHO và CDC khuyến cáo tiêm vắc xin SARS-CoV-2 cho bệnh nhân COPD. Phòng Khám Đa khoa Olympia cung cấp tiêm phòng và dự phòng trước phơi nhiễm COVID-19 bằng kháng thể đơn dòng cho những bệnh nhân không dung nạp vắc xin hoặc mắc nhiều bệnh mạn tính.
- Tdap (bạch hầu – uốn ván – ho gà): Tiêm phòng 1 mũi và nhắc lại sau mỗi 10 năm.
Các biện pháp hỗ trợ cai thuốc lá:
- Nicotine thay thế: Xịt mũi, viên ngậm, viên nhai, miếng dán da. Thời gian dùng thuốc từ 2-4 tháng, có thể kéo dài hơn.
- Bupropion: Tăng cường phóng thích noradrenaline và dopamine, dùng từ 7-9 tuần, có thể kéo dài 6 tháng. Liều dùng không quá 300 mg/ngày.
- Varenicline: Giảm triệu chứng khi cai thuốc và giảm sảng khoái khi hút thuốc. Liều điều trị từ 12 tuần đến 6 tháng.
Phát hiện và điều trị sớm COPD tại Phòng Khám Đa khoa Olympia giúp giảm diễn biến nặng của bệnh, giảm nguy cơ tử vong và gánh nặng kinh tế xã hội. Khi có các triệu chứng ho, khó thở, khạc đờm kéo dài và nặng dần, bệnh nhân cần chủ động đến các cơ sở y tế để được chẩn đoán và điều trị thích hợp.
Các điều trị khác
- Vệ sinh mũi họng thường xuyên.
- Giữ ấm cổ ngực vào mùa lạnh.
- Phát hiện sớm và điều trị kịp thời các nhiễm trùng tai mũi họng, răng hàm mặt.
- Phát hiện và điều trị các bệnh đồng mắc.
Các thuốc điều trị bệnh phổi tắc nghẽn mạn tính
Thuốc giãn phế quản: Là nền tảng trong điều trị triệu chứng COPD. Ưu tiên các loại thuốc giãn phế quản tác dụng kéo dài, dùng đường phun hít hoặc khí dung.
| Nhóm thuốc | Tên viết tắt | Hoạt chất |
| Cường beta 2 adrenergic tác dụng ngắn | SABA | Salbutamol, Terbutaline |
| Cường beta 2 adrenergic tác dụng dài | LABA | Indacaterol, Bambuterol |
| Kháng cholinergic tác dụng ngắn | SAMA | Ipratropium |
| Kháng cholinergic tác dụng dài | LAMA | Tiotropium |
| SABA + SAMA | SABA+SAMA | Ipratropium/Salbutamol, Ipratropium/Fenoterol |
| LABA + LAMA | LABA/LAMA | Indacaterol/Glycopyronium, Olodaterol/Tiotropium |
| Corticosteroid dạng hít + LABA | ICS/LABA | Budesonide/Formoterol, Fluticasone/Salmeterol |
| ICS/LABA/LAMA | ICS/LABA/LAMA | Budesonide/Formoterol + Tiotropium, Fluticasone/Salmeterol + Tiotropium |
| Kháng sinh, kháng viêm | Macrolide, Kháng PDE4 | Azithromycin, Roflumilast |
| Nhóm xanthine tác dụng ngắn/dài | Xanthine | Theophyllin/Theostat |
| Thuốc ly giải chất nhầy | Erdosteine, Carbocystein, N-acetylcysteine |
Hướng dẫn lựa chọn thuốc điều trị bệnh phổi tắc nghẽn mạn tính
Lựa chọn phác đồ điều trị ban đầu: Thuốc giãn phế quản tác dụng ngắn nên được kê cho tất cả bệnh nhân để cắt cơn khó thở.
| Phân nhóm ABCD theo GOLD 2022 | Lựa chọn thuốc |
| Nhóm A | Thuốc giãn phế quản khi cần thiết, có thể dùng thuốc giãn phế quản tác dụng ngắn hoặc dài. |
| Nhóm B | Thuốc giãn phế quản tác dụng kéo dài (LABA hoặc LAMA). Nếu còn khó thở dai dẳng, phối hợp hai nhóm thuốc giãn phế quản LABA/LAMA. |
| Nhóm C | Bắt đầu điều trị bằng một loại thuốc giãn phế quản tác dụng kéo dài, ưu tiên LAMA do hiệu quả phòng ngừa đợt cấp tốt hơn LABA. |
| Nhóm D | Bắt đầu điều trị bằng LAMA, hoặc LABA/LAMA nếu có nhiều triệu chứng, hoặc ICS/LABA nếu bạch cầu ái toan máu ≥ 300 tế bào/µl hoặc tiền sử hen. |
Chuyển đổi điều trị thuốc: Cần theo dõi sát bệnh nhân khi điều trị phác đồ thuốc ban đầu. Theo dõi điều trị thuốc nên tuân theo nguyên tắc: Xem xét – Đánh giá – Điều chỉnh.
- Xem xét: Triệu chứng và nguy cơ đợt cấp.
- Đánh giá: Kỹ thuật hít và sự tuân thủ điều trị, các biện pháp điều trị không dùng thuốc.
- Điều chỉnh: Chuyển đổi phác đồ điều trị thuốc, bao gồm lên hoặc xuống thang điều trị, thay đổi dụng cụ hít hoặc hoạt chất thuốc cùng nhóm.
Nếu bệnh nhân đáp ứng tốt với điều trị ban đầu, tiếp tục duy trì phác đồ đó. Nếu không đáp ứng, cần áp dụng theo nguyên tắc trên và chuyển đổi phác đồ điều trị nếu cần thiết.
Sơ đồ chuyển đổi điều trị thuốc có thể áp dụng với bất kỳ bệnh nhân ở nhóm nào theo GOLD 2022 và không phụ thuộc nhóm ABCD ban đầu. Quyết định chuyển đổi dựa trên triệu chứng khó thở/hạn chế khả năng gắng sức hoặc đợt cấp của bệnh. Nếu bệnh nhân còn nhiều triệu chứng và nhiều đợt cấp, nên chọn chuyển đổi theo hướng giảm đợt cấp.
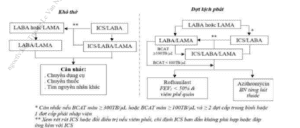
Sơ đồ chuyển đổi điều trị thuốc
Quản lý tại cộng đồng và tại nhà
COPD:
Các chương trình quản lý COPD tại cộng đồng:
- CLB bệnh nhân COPD: Các câu lạc bộ dành cho bệnh nhân COPD là nơi cung cấp thông tin, hỗ trợ và chia sẻ kinh nghiệm giữa các bệnh nhân. Đây là môi trường tốt để tăng cường kiến thức và kỹ năng quản lý bệnh.
Hướng dẫn bệnh nhân tự quản lý bệnh tại nhà:
- Theo dõi triệu chứng: Bệnh nhân cần theo dõi các triệu chứng của mình hàng ngày, ghi chép lại để nhận biết sự thay đổi và báo cáo cho bác sĩ.
- Sử dụng thuốc đúng cách: Bệnh nhân phải tuân thủ đúng hướng dẫn sử dụng thuốc, không tự ý ngừng hoặc thay đổi liều lượng thuốc.
- Duy trì lối sống lành mạnh: Tập thể dục nhẹ nhàng, ăn uống cân đối và giữ vệ sinh cá nhân tốt.
Hen suyễn:
Các chương trình hỗ trợ quản lý hen suyễn tại cộng đồng:
- CLB bệnh nhân hen suyễn: Các câu lạc bộ giúp bệnh nhân chia sẻ kinh nghiệm, cập nhật kiến thức mới và nhận được sự hỗ trợ từ cộng đồng.
Hướng dẫn bệnh nhân và gia đình cách tự quản lý hen suyễn tại nhà:
- Lên kế hoạch đối phó cơn hen: Chuẩn bị kế hoạch đối phó khi cơn hen xuất hiện, bao gồm việc sử dụng thuốc cứu nguy và các biện pháp giảm căng thẳng.
- Sử dụng dụng cụ hỗ trợ: Hướng dẫn cách sử dụng các dụng cụ hỗ trợ như bình hít đúng cách và hiệu quả.
Vai trò của nhân viên y tế và gia đình
COPD:
Vai trò của bác sĩ, y tá trong việc quản lý và điều trị COPD:
- Bác sĩ và y tá: Tư vấn, hướng dẫn và theo dõi quá trình điều trị của bệnh nhân. Họ cung cấp các biện pháp điều trị phù hợp và điều chỉnh phác đồ khi cần thiết.
Vai trò của gia đình và người thân trong việc hỗ trợ bệnh nhân COPD:
- Gia đình và người thân: Hỗ trợ bệnh nhân trong việc tuân thủ điều trị, giúp đỡ trong các hoạt động hàng ngày và khuyến khích tham gia các chương trình phục hồi chức năng hô hấp.
Hen suyễn:
Vai trò của nhân viên y tế trong việc giáo dục và hỗ trợ bệnh nhân hen suyễn:
- Nhân viên y tế: Cung cấp thông tin, hướng dẫn cách sử dụng thuốc và dụng cụ hỗ trợ, cũng như cách đối phó với các tình huống khẩn cấp. Họ cũng theo dõi và điều chỉnh phác đồ điều trị khi cần thiết.
Tầm quan trọng của sự hỗ trợ từ gia đình và người thân đối với bệnh nhân hen suyễn:
- Gia đình và người thân: Hỗ trợ trong việc tuân thủ kế hoạch điều trị, nhận biết và xử lý kịp thời các triệu chứng của cơn hen, cũng như tạo môi trường sống lành mạnh, tránh các yếu tố kích hoạt cơn hen.
Phục hồi chức năng hô hấp và chăm sóc giảm nhẹ bệnh phổi tắc nghẽn mạn tính:
Đại cương:
- Định nghĩa: Phục hồi chức năng hô hấp là can thiệp toàn diện dựa trên đánh giá cẩn thận người bệnh, bao gồm tập vận động, giáo dục sức khỏe và thay đổi thái độ hành vi, nhằm cải thiện tình trạng thể chất và tâm lý của bệnh nhân COPD, khuyến khích tuân thủ điều trị lâu dài.
Mục tiêu:
- Giảm triệu chứng, cải thiện chất lượng cuộc sống và gia tăng các hoạt động thể chất và xã hội trong đời sống hàng ngày. Chương trình phục hồi chức năng hô hấp đã được chứng minh mang lại nhiều lợi ích, bao gồm cải thiện khó thở, giảm nhập viện và cải thiện tình trạng sức khỏe chung.
Chỉ định và chống chỉ định:
- Chỉ định: Tất cả bệnh nhân COPD, đặc biệt là những người có triệu chứng hô hấp mạn tính, chất lượng cuộc sống kém, khó thực hiện các sinh hoạt hàng ngày, lo âu, trầm cảm, suy dinh dưỡng, và tăng sử dụng dịch vụ y tế.
- Chống chỉ định: Các vấn đề về chỉnh hình hoặc thần kinh hạn chế khả năng đi lại hoặc phối hợp, độ khó thở mMRC > 4, và các bệnh phối hợp như tâm thần, tim mạch không ổn định.
Các thành phần của chương trình phục hồi chức năng hô hấp:
- Lượng giá bệnh nhân: Đánh giá trước khi tham gia chương trình, bao gồm đo chức năng hô hấp, đánh giá bệnh đồng mắc, khả năng gắng sức, dinh dưỡng, lo âu và trầm cảm.
- Tập vận động: Bao gồm tập sức bền, tập sức cơ, các bài tập căng giãn và tập cơ hô hấp.
- Giáo dục sức khỏe – kỹ năng tự xử trí bệnh: Hướng dẫn bệnh nhân về các phương pháp tập thở, làm sạch phế quản, dinh dưỡng đúng cách và cách tự quản lý bệnh.
- Xây dựng chương trình phục hồi chức năng hô hấp: Có thể tổ chức ngoại trú, nội trú hoặc tại nhà, tùy thuộc vào tình trạng bệnh nhân và điều kiện thực tế.
Phòng Khám Đa khoa Olympia cung cấp các chương trình phục hồi chức năng hô hấp toàn diện và hướng dẫn bệnh nhân tự quản lý bệnh tại nhà, giúp nâng cao chất lượng cuộc sống và giảm biến chứng của COPD và hen suyễn.


