Ngày Thalassemia Thế giới (8/5) là dịp để cộng đồng cùng nhìn lại mức độ ảnh hưởng của căn bệnh tan máu bẩm sinh đối với giống nòi. Tại Việt Nam, Thalassemia không còn là bệnh hiếm khi có tới 13% dân số mang gen bệnh. Việc trang bị kiến thức y khoa đầy đủ về cơ chế di truyền, triệu chứng và phương pháp điều trị là “chìa khóa” để chúng ta chủ động ngăn chặn căn bệnh này.
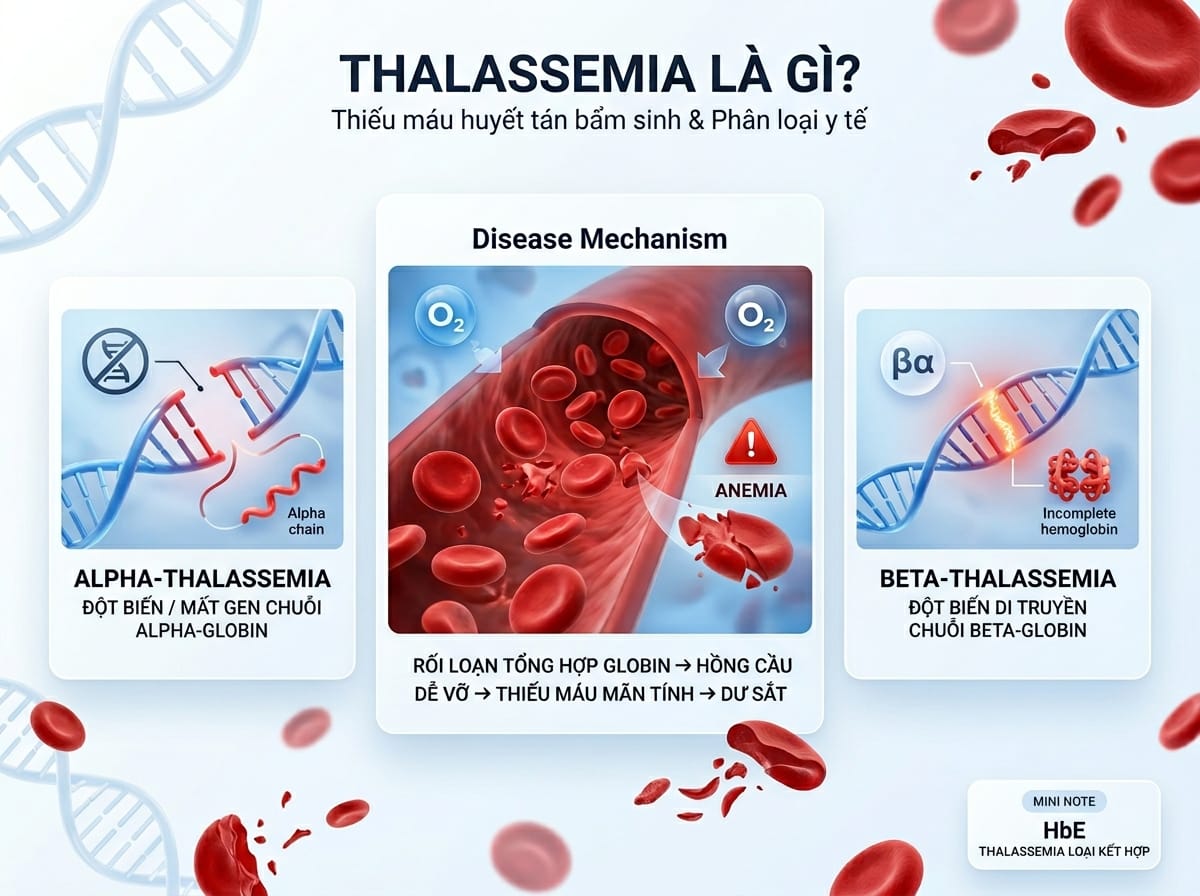
Thalassemia là gì? Phân loại y khoa
Thalassemia (hay bệnh tan máu bẩm sinh) là một nhóm bệnh huyết sắc tố di truyền. Bệnh xảy ra do sự bất thường trong việc tổng hợp chuỗi globin – một thành phần quan trọng của Hemoglobin trong hồng cầu (có chức năng vận chuyển oxy).
Sự thiếu hụt này khiến hồng cầu dễ vỡ sớm (tan máu), dẫn đến tình trạng thiếu máu mãn tính và dư thừa sắt trong cơ thể.
Y văn thế giới chia Thalassemia thành hai thể chính dựa trên chuỗi globin bị khiếm khuyết:
- alpha-Thalassemia: Do đột biến hoặc mất gen tổng hợp chuỗi alpha-globin.
- beta-Thalassemia: Do đột biến gen tổng hợp chuỗi beta-globin.
- Ngoài ra còn có các thể phối hợp khác như HbE/Thalassemia.
Cơ chế di truyền – Bài toán 25% nguy cơ
Theo TS.BS Nguyễn Thị Mai Hương (BV Nhi Trung ương), Thalassemia là bệnh di truyền lặn trên nhiễm sắc thể thường. Điều này có nghĩa là tỷ lệ nam và nữ mắc bệnh là ngang nhau.
Cơ chế di truyền khi cả vợ và chồng cùng mang gen bệnh như sau:
- 25% nguy cơ con sinh ra bị bệnh thể nặng.
- 50% khả năng con mang gen bệnh (nhưng không biểu hiện triệu chứng, gọi là người lành mang gen).
- 25% khả năng con hoàn toàn bình thường.
Vì vậy, Thalassemia có tính chất gia đình và ảnh hưởng trực tiếp đến chất lượng dân số.
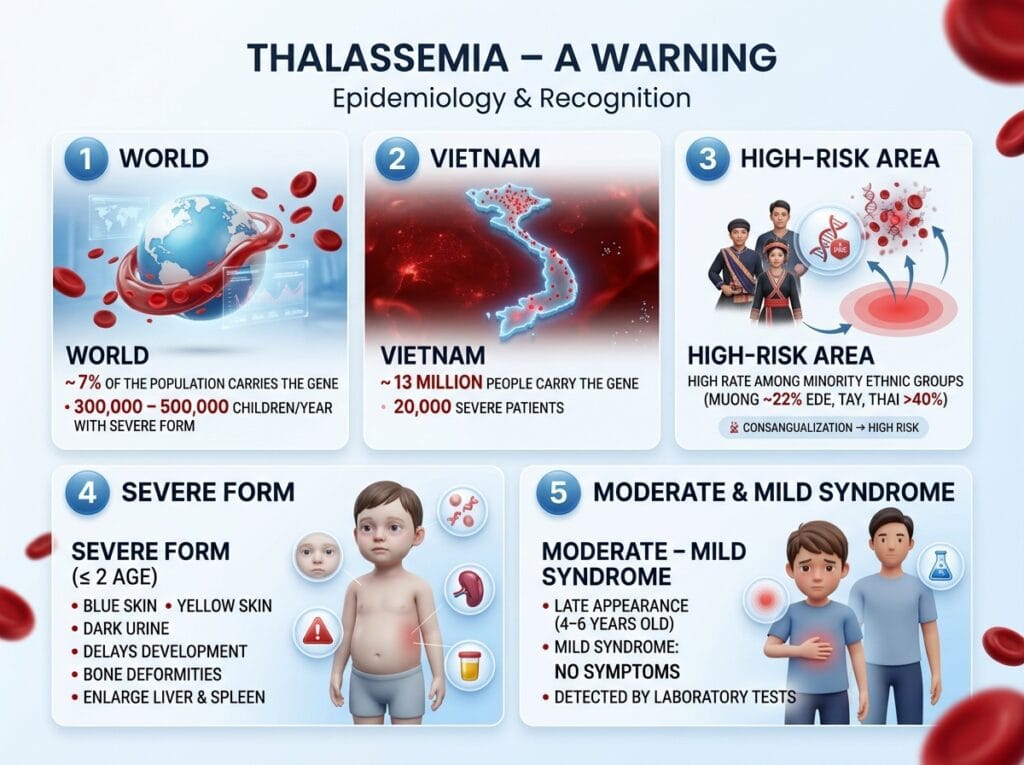
Dịch tễ học – Hồi chuông cảnh báo tại Việt Nam
- Thế giới: Khoảng 7% dân số mang gen bệnh; mỗi năm có 300.000 – 500.000 trẻ sinh ra mắc thể nặng.
- Việt Nam: Hiện có khoảng 13 triệu người mang gen và hơn 20.000 người bệnh mức độ nặng cần điều trị cả đời.
- Vùng miền: Tỷ lệ mang gen ở đồng bào dân tộc thiểu số rất cao (dân tộc Mường khoảng 22%, Êđê, Tày, Thái trên 40%), nguyên nhân chủ yếu do tập tục kết hôn cận huyết.
Dấu hiệu nhận biết và mức độ nghiêm trọng
Triệu chứng của Thalassemia phụ thuộc vào thể bệnh và mức độ nặng nhẹ.
4.1. Thể nặng
Thường xuất hiện trước 2 tuổi, rõ nhất từ tháng thứ 4 – 6 sau sinh.
- Da xanh xao, nhợt nhạt, vàng da, vàng mắt.
- Nước tiểu vàng sẫm.
- Chậm phát triển thể chất.
- Biến dạng xương mặt: Trán dô, mũi tẹt, răng vẩu, xương sọ dày hình bàn chải (trên X-quang).
- Lách to, gan to.
4.2. Thể trung bình và nhẹ
- Thể trung bình: Triệu chứng xuất hiện muộn hơn (khoảng 4 – 6 tuổi).
- Thể nhẹ (ẩn): Thường không có triệu chứng rõ rệt, chỉ phát hiện qua xét nghiệm máu hoặc trong các giai đoạn đặc biệt như mang thai, sốt, nhiễm trùng.
Quy trình chẩn đoán y khoa
Để xác định chính xác bệnh, các bác sĩ sẽ chỉ định thực hiện:
- Tổng phân tích tế bào máu ngoại vi: Kiểm tra tình trạng thiếu máu nhược sắc, hồng cầu nhỏ, kích thước không đều.
- Điện di huyết sắc tố: Phương pháp quan trọng để định lượng các loại Hemoglobin (HbA, HbA2, HbF, HbH…), từ đó xác định thể Thalassemia.
- Xét nghiệm sắt và Ferritin: Đánh giá mức độ ứ sắt trong máu.
- Xét nghiệm DNA: Xác định chính xác các đột biến gen để tư vấn di truyền.
Phác đồ điều trị hiện đại
Người bệnh Thalassemia thể nặng và trung bình phải đối mặt với cuộc chiến suốt đời tại bệnh viện.
- Truyền máu định kỳ: Nhằm duy trì nồng độ Hemoglobin ổn định ($Hb > 10g/dl$) để trẻ phát triển và tránh biến dạng xương.
- Thải sắt: Khi Ferritin huyết thanh $> 1000ng/ml$ (thường sau khoảng 10-20 lần truyền máu), bệnh nhân cần dùng thuốc thải sắt để bảo vệ gan, tim và các tuyến nội tiết.
- Cắt lách: Chỉ định khi lách quá to gây đau hoặc làm tăng nhu cầu truyền máu.
- Ghép tế bào gốc (Ghép tủy): Là phương pháp duy nhất có thể chữa khỏi bệnh. BV Nhi Trung ương đã thực hiện thành công ghép tế bào gốc nửa thuận hợp, mở ra cơ hội cho những bệnh nhân không tìm được người cho phù hợp hoàn toàn.
Chủ động phòng tránh – Trách nhiệm của cộng đồng
Thalassemia là bệnh nan y nhưng hoàn toàn có thể phòng tránh được bằng các biện pháp sau:
- Tầm soát tiền hôn nhân: Các cặp đôi nên xét nghiệm sàng lọc gen Thalassemia trước khi kết hôn.
- Sàng lọc trước sinh: Nếu cả hai vợ chồng đều mang gen, cần thực hiện chẩn đoán trước sinh khi thai nhi được 12 – 18 tuần (chọc ối hoặc sinh thiết gai nhau) để phát hiện sớm các đột biến.
- Quản lý nguồn gen: Người mang gen bệnh cần được tư vấn kỹ lưỡng để tránh kết hôn với người cũng mang gen bệnh, ngăn chặn việc sinh ra thế hệ sau mắc thể nặng.
Ngày Thalassemia Thế giới năm nay kêu gọi mỗi cá nhân hãy chủ động xét nghiệm tầm soát. Kiểm soát tốt nguồn gen Thalassemia không chỉ là cứu lấy một gia đình mà còn là bảo vệ tương lai giống nòi Việt Nam.
Việc quản lý chế độ ăn uống đóng vai trò then chốt trong việc điều trị và hạn chế các biến chứng của bệnh tan máu bẩm sinh (Thalassemia). Tại Việt Nam, mục tiêu cao nhất của thực dưỡng dành cho bệnh nhân Thalassemia là cung cấp đủ năng lượng để duy trì thể trạng nhưng phải kiểm soát chặt chẽ lượng sắt nạp vào để tránh tình trạng quá tải sắt gây tổn thương gan, tim và hệ nội tiết.
Nhóm thực phẩm nên tăng cường trong thực đơn hàng ngày
Đối với người bệnh Thalassemia, việc bổ sung các chất giúp hạn chế hấp thu sắt và bảo vệ tế bào là ưu tiên hàng đầu:
Sữa và các chế phẩm từ sữa: Đây là nguồn cung cấp Canxi và Vitamin D quan trọng, giúp xương vững chắc (vốn thường bị ảnh hưởng do bệnh). Đồng thời, sữa giúp kiểm soát sự hấp thu sắt từ thực phẩm tốt hơn.
Trà xanh (Chè tươi): Một thói quen rất phổ biến ở Việt Nam. Bệnh nhân được khuyến cáo nên uống nước chè tươi hàng ngày, đặc biệt là ngay sau bữa ăn để các chất trong trà ngăn cản cơ thể hấp thu sắt từ thức ăn.
Thực phẩm giàu Vitamin E: Vitamin E hoạt động như chất chống oxy hóa tự nhiên, giúp bảo vệ màng hồng cầu và tăng khả năng đáp ứng điều trị. Các nguồn thực phẩm tốt bao gồm quả bơ, dầu đậu nành, dầu ô liu và hạnh nhân.
Ngũ cốc: Gạo, yến mạch, lúa mì là nguồn cung cấp năng lượng chính (Glucid nên chiếm 65 – 68% năng lượng/ngày). Nên dùng ngũ cốc chung với sữa thay vì dùng chung với nước hoa quả giàu Vitamin C.

Nhóm thực phẩm cần hạn chế và kiêng kị
Nguyên tắc cốt lõi là hạn chế các loại thực phẩm có hàm lượng sắt cao (đặc biệt là sắt heme – loại dễ hấp thu):
Thịt đỏ và nội tạng động vật: Cần hạn chế tối đa thịt bò, thịt trâu, tim, gan. Thay vào đó, nên lựa chọn các loại thịt trắng như thịt gà (phần lức), thịt vịt.
Hải sản có vỏ: Tránh ăn thường xuyên các loại nhuyễn thể như hến, trai, sò vì chúng chứa hàm lượng sắt rất cao.
Rau có màu xanh đậm: Hạn chế các loại rau phổ biến tại Việt Nam như rau ngót, rau muống, cải xoong, rau dền và các loại nấm.
Vitamin C: Tránh uống nước cam, chanh hoặc ăn các loại quả giàu Vitamin C (như bưởi, ổi) ngay trong hoặc gần bữa ăn có chứa sắt vì Vitamin C làm tăng khả năng hấp thu sắt lên nhiều lần.
Nguyên tắc thực dưỡng cho các trường hợp có biến chứng
Khi bệnh nhân đã xuất hiện các biến chứng tại Việt Nam, chế độ ăn cần được cá thể hóa khắt khe hơn:
Biến chứng Gan – Mật: Nên ăn nhiều thịt nạc, dùng dầu thực vật (10 – 15g/ngày) và ưu tiên các loại rau quả mềm, ít xơ, vị ngọt tự nhiên. Tuyệt đối tránh thực phẩm lạ dễ gây dị ứng.
Biến chứng Xơ gan: Hạn chế muối (không quá 2 thìa cà phê nước mắm/ngày), nấu nhạt hoàn toàn nếu có tình trạng phù hoặc cổ chướng. Lượng đường mật không nên dùng quá 50g/ngày.
Biến chứng Suy thận: Cần đảm bảo chế độ ăn giàu năng lượng (35 – 40 kcal/kg cân nặng/ngày) nhưng phải cân bằng lượng nước và muối. Ưu tiên các loại rau quả giàu Kali nhưng thấp Protein như bầu, bí, mướp.
Lưu ý y khoa: Bệnh nhân cần tuyệt đối tuân thủ chỉ định của bác sĩ điều trị và chuyên gia dinh dưỡng để điều chỉnh thực đơn phù hợp với từng giai đoạn bệnh và mức độ ứ sắt trong cơ thể.
Nguồn tham khảo chính:
Hướng dẫn Dinh dưỡng cho bệnh nhân Thalassemia, Khoa Dinh dưỡng – Huyết học, Bệnh viện Nhi Trung ương (Cập nhật 2023).
Cẩm nang chăm sóc bệnh nhân Tan máu bẩm sinh, Viện Huyết học – Truyền máu Trung ương.