Trong cuộc chiến chống lại ung thư, ranh giới giữa hy vọng và tuyệt vọng thường nằm ở thời điểm chẩn đoán và tính chính xác của phác đồ điều trị. Tính đến tháng 4/2026, Việt Nam vẫn đang đối mặt với gánh nặng ung thư ngày càng trẻ hóa và phức tạp. Tuy nhiên, một khái niệm y khoa đang trở thành “chuẩn mực vàng” giúp thay đổi hoàn toàn cục diện điều trị: Hội chẩn đa chuyên khoa (Multi-Disciplinary Team – MDT).
Khi bệnh nhân tự hỏi: “Tại sao tôi phải gặp quá nhiều bác sĩ?”
“Cầm kết quả chẩn đoán ung thư trên tay, tôi bàng hoàng khi bác sĩ nói mình phải gặp từ chuyên gia chẩn đoán hình ảnh, bác sĩ ngoại khoa, đến bác sĩ hóa trị và giải phẫu bệnh. Tại sao không phải là một người điều trị duy nhất cho nhanh? Việc phối hợp này thực chất mang lại lợi ích gì?”
Câu hỏi này phản ánh tâm lý chung của nhiều người bệnh. Thực tế, ung thư là một “kẻ thù” biến hóa khôn lường. Một khối u ở phổi không chỉ liên quan đến phổi mà còn liên quan đến gene, mạch máu và thể trạng tổng quát. Hội chẩn đa chuyên khoa (MDT) chính là lời giải.
Hội Chẩn Đa Chuyên Khoa (MDT) là gì?
MDT là mô hình chăm sóc ung thư được công nhận toàn cầu như “chuẩn mực vàng” (gold standard) bởi NCCN (Mỹ), ESMO (Châu Âu) và ASCO. Đây không phải là cuộc họp hành chính hay bệnh nhân lần lượt gặp từng bác sĩ riêng lẻ, mà là một quy trình phối hợp chặt chẽ, có hệ thống và evidence-based, trong đó một hội đồng chuyên gia từ nhiều lĩnh vực cùng thảo luận chi tiết về duy nhất một bệnh nhân để đưa ra phác đồ điều trị tối ưu, cá thể hóa và toàn diện nhất.
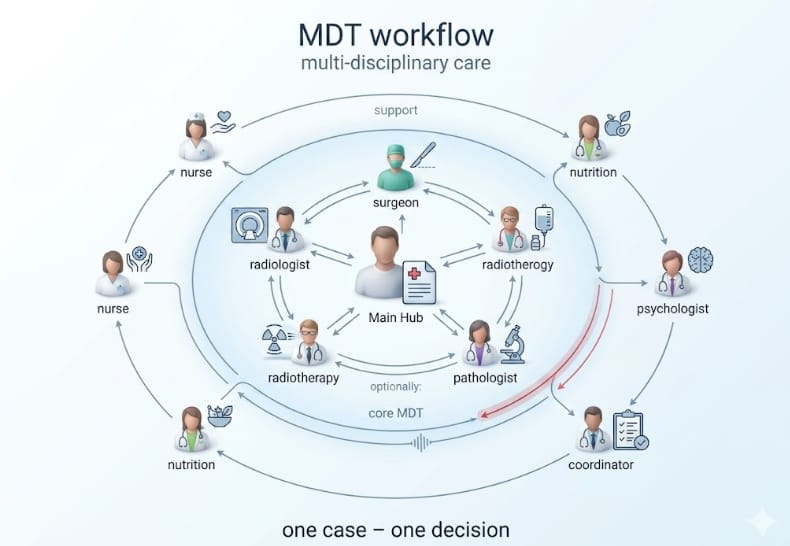
Hội đồng MDT được chia thành hai nhóm rõ ràng:
- Nhóm nòng cốt (Core Team): Bác sĩ Phẫu thuật ung thư (đánh giá khả năng cắt bỏ, kỹ thuật robot hoặc xâm lấn tối thiểu), Bác sĩ Nội khoa ung thư (xây dựng phác đồ hóa trị, liệu pháp nhắm trúng đích, miễn dịch), Bác sĩ Xạ trị (lập kế hoạch liều lượng, kỹ thuật SBRT/IMRT), Bác sĩ Giải phẫu bệnh (phân tích mô bệnh học, đột biến gene), và Bác sĩ Chẩn đoán hình ảnh (đọc CT, MRI, PET-CT để xác định kích thước, xâm lấn và di căn).
- Nhóm hỗ trợ (Extended Team): Điều dưỡng chuyên khoa ung thư (CNS – nắm rõ thể trạng và tâm lý thực tế của bệnh nhân), Chuyên gia Dinh dưỡng lâm sàng, Tâm lý ung thư, và Điều phối viên MDT (MDT Coordinator – chịu trách nhiệm chuẩn bị hồ sơ, sắp xếp lịch và đảm bảo mọi dữ liệu sẵn sàng trước họp).
Quy trình hoạt động nghiêm ngặt: Mỗi ca bệnh được trình bày theo kịch bản chuẩn (15–20 phút/ca). Bắt đầu từ tóm tắt tiền sử lâm sàng → soi phim chẩn đoán hình ảnh → xác nhận kết quả giải phẫu bệnh và phân tích gene → tranh luận đa chiều (ví dụ: Ngoại khoa muốn mổ ngay, Nội khoa đề xuất hóa trị tân bổ trợ để thu nhỏ khối u) → thống nhất phác đồ dựa trên bằng chứng khoa học. Mọi quyết định được ghi biên bản chính thức (MDT Report) và đẩy trực tiếp vào bệnh án điện tử. Nghiên cứu trên The Lancet Oncology và Journal of Oncology Practice cho thấy MDT thay đổi quyết định điều trị ban đầu ở 20–30% trường hợp, cải thiện thời gian sống thêm đáng kể và giảm các phẫu thuật không cần thiết.
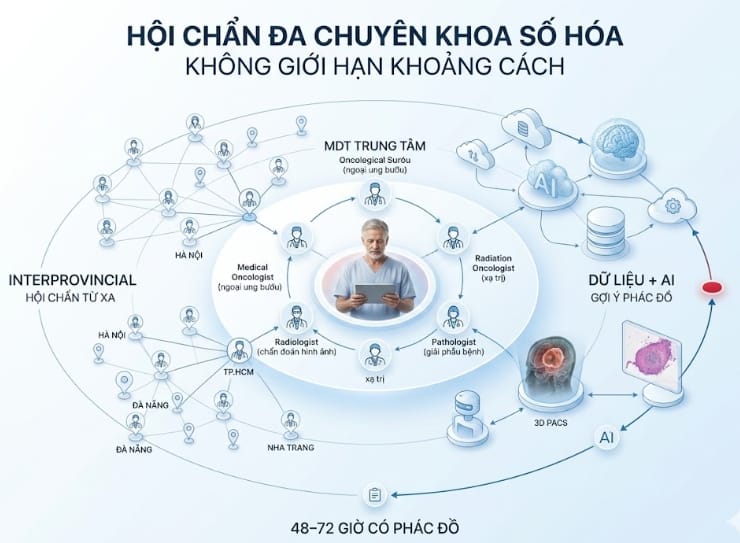
Digitalized MDT (Hội chẩn đa chuyên khoa số hóa) là gì?
Năm 2026, MDT đã tiến hóa thành Digitalized MDT – không còn giới hạn ở cuộc họp mặt trực tiếp mà trở thành nền tảng công nghệ tích hợp Trí tuệ tập thể + Dữ liệu lớn (Big Data) + AI, cho phép các chuyên gia tại Hà Nội, TP.HCM, Đà Nẵng, Nha Trang và các tỉnh xa cùng hội chẩn thời gian thực mà không bị ràng buộc bởi địa lý.
Đây là sự kết hợp hybrid (trực tiếp + trực tuyến) trên các nền tảng chuyên dụng bảo mật cao như navify Tumor Board (Roche) hoặc các hệ thống MDT tích hợp sẵn trong HIS/EMR của bệnh viện. Nền tảng này tự động kết nối:
- Hồ sơ bệnh án điện tử (EMR).
- Hệ thống lưu trữ và truyền hình ảnh PACS (cho phép xoay 3D khối u thời gian thực).
- Kết quả giải phẫu bệnh kỹ thuật số (Digital Pathology).
- Dữ liệu sinh thiết lỏng (ctDNA) và AI gợi ý phác đồ dựa trên hàng triệu bệnh án tương tự toàn cầu.
Theo MOU tháng 9/2025 giữa AstraZeneca và Hội Ung thư Việt Nam (VCA), cũng như các chia sẻ tại Onco Summit 2026, Digitalized MDT rút ngắn thời gian từ chẩn đoán đến phác đồ hoàn chỉnh chỉ còn 48–72 giờ (so với 7–14 ngày ở mô hình truyền thống). Mọi cuộc thảo luận được ghi âm tự động, chuyển thành văn bản (speech-to-text), biên bản được kiểm duyệt và đẩy thẳng vào bệnh án, đảm bảo traceability và tuân thủ quy định bảo mật dữ liệu y tế.
Kết quả: Bệnh nhân tại bất kỳ tỉnh nào cũng được hội chẩn bởi đội ngũ chuyên gia hàng đầu quốc gia mà không cần di chuyển, giảm nguy cơ tiến triển bệnh trong thời gian chờ đợi, bình đẳng hóa cơ hội tiếp cận y học chính xác và liệu pháp nhắm trúng đích. Đây chính là bước chuyển mình then chốt từ “điều trị dựa trên kinh nghiệm cá nhân” sang “quản trị ung thư dựa trên dữ liệu và trí tuệ tập thể” – một chuẩn mực mới của y học vị nhân sinh trong kỷ nguyên số.
Gánh nặng ung thư 2026 – Những con số biết nói
Theo GLOBOCAN 2022 (dữ liệu mới nhất được tham chiếu rộng rãi năm 2026), Việt Nam ghi nhận 180.480 ca ung thư mới và 120.184 ca tử vong mỗi năm. Liver cancer vẫn dẫn đầu về tử vong, trong khi ung thư vú và đại trực tràng đang trẻ hóa rõ rệt – đòi hỏi MDT phải can thiệp sớm và quyết liệt hơn.
PGS.TS.BS. Bùi Diệu, Chủ tịch Hội Ung thư Việt Nam, nhận định: “Dưới áp lực gánh nặng này, ứng dụng y học chính xác và MDT không còn là lựa chọn, mà là yêu cầu cấp thiết để quản trị sức khỏe thay vì chỉ điều trị bệnh.”
MDT có thực sự giúp bệnh nhân sống lâu hơn?
“Liệu việc các bác sĩ họp bàn có thực sự hiệu quả, hay chỉ làm mất thêm thời gian quý báu của tôi?”
Dữ liệu thực chứng y khoa đã đưa ra câu trả lời thuyết phục. Tại hội thảo Onco Summit 2026 vừa diễn ra vào giữa tháng 4, các chuyên gia đã công bố một con số ấn tượng:
Hiệu quả: Bệnh nhân được điều trị thông qua mô hình MDT có thể cải thiện thời gian sống thêm hơn 15 tháng so với những người điều trị theo phương thức truyền thống đơn lẻ.
Không chỉ kéo dài thời gian sống, MDT còn giúp bệnh nhân sống tốt hơn. Theo nghiên cứu năm 2025 trên bệnh nhân ung thư phổi, nhóm được MDT chăm sóc ghi nhận cải thiện đáng kể về chất lượng cuộc sống, đặc biệt là sức khỏe tinh thần và thể chất, nhờ sự phối hợp chặt chẽ giữa ung thư học, dinh dưỡng, tâm lý và phục hồi chức năng.
BS. Jomtana Siripaibun (Giám đốc Trung tâm Ung bướu, BV Chulabhorn, Thái Lan) khẳng định: “MDT là chiến lược sống còn. Khi triển khai bài bản kết hợp với chuyển đổi số, dữ liệu sẽ được kết nối theo thời gian thực, giúp bác sĩ điều chỉnh phác đồ ngay lập tức khi khối u có dấu hiệu kháng thuốc.”
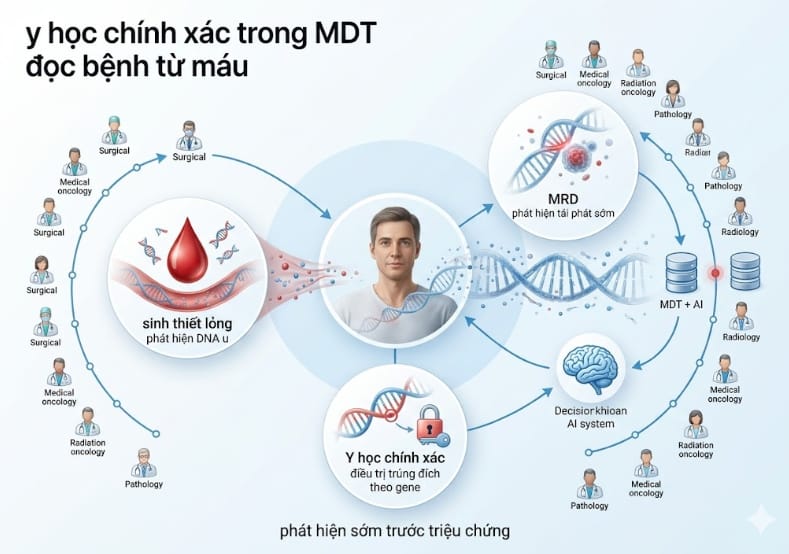
Y học chính xác và Sinh thiết lỏng: “Vũ khí” trong tay đội ngũ MDT
Sự thành công của MDT năm 2026 gắn liền với những tiến bộ vượt bậc của công nghệ sinh học:
Sinh thiết lỏng (ctDNA): Thay vì phải mổ lấy mẫu mô đau đớn, bác sĩ chỉ cần lấy máu để phân tích DNA khối u. TS.BS. Chien-Feng Li (Đài Loan) cho biết công nghệ này giúp theo dõi đáp ứng điều trị và nhận diện sớm cơ chế kháng thuốc.
Một ứng dụng đột phá khác của ctDNA trong MDT là phát hiện Minimal Residual Disease (MRD) – dấu vết ung thư còn sót lại sau điều trị. Nhờ đó, đội ngũ MDT có thể phát hiện tái phát sớm hàng tháng trước khi triệu chứng xuất hiện, thay đổi phác đồ kịp thời và nâng cao tỷ lệ chữa khỏi.
Y học chính xác (Precision Medicine): Điều trị “trúng đích” dựa trên đột biến gene cụ thể của từng người (như đột biến EGFR trong ung thư phổi).
AI và Dữ liệu lớn: Hỗ trợ đội ngũ MDT phân tích hàng triệu bệnh án tương tự trên thế giới để đưa ra quyết định chính xác nhất.
Hệ sinh thái đồng hành – Vai trò của các tập đoàn dược sinh học
Trong cuộc chiến này, bệnh nhân không đơn độc. Các tập đoàn lớn như AstraZeneca đã xác định ung thư là trụ cột chiến lược.
Đến tháng 4/2026, AstraZeneca đã nâng tổng số dự án nghiên cứu lâm sàng tại Việt Nam lên 78, bao gồm 69 thử nghiệm ung thư tại 31 bệnh viện, mang lại cơ hội cho hơn 1.200 bệnh nhân. Hợp tác chiến lược với VCA (ký tháng 9/2025) đặc biệt tập trung vào việc chuẩn hóa digital MDT và sinh thiết lỏng trên toàn quốc.
Hợp tác giữa AstraZeneca và Hội Ung thư Việt Nam (VCA) từ năm 2025 đã chuẩn hóa hướng dẫn chẩn đoán quốc gia, đảm bảo một bệnh nhân ở Nha Trang hay Hà Nội đều nhận được tiêu chuẩn điều trị MDT tương đương nhau.
Tuy nhiên, triển khai MDT tại Việt Nam vẫn đối mặt với thách thức: hơn 70% bệnh nhân ung thư đến viện ở giai đoạn muộn, cộng với áp lực nhân lực và sự phân mảnh giữa các chuyên khoa. Đây chính là lúc các phòng khám đa khoa gần dân như Olympia có thể đóng vai trò then chốt – trở thành “cầu nối MDT cộng đồng”, kết nối sớm với hệ thống nhà thuốc Long Châu để theo dõi dinh dưỡng, thuốc hỗ trợ và nhắc lịch tái khám.
“Cửa sống” đang rộng mở
“Vậy tôi cần làm gì để được hội chẩn MDT?”
Lời khuyên cho bệnh nhân và thân nhân: Đừng ngần ngại hỏi bác sĩ điều trị về mô hình phối hợp đa chuyên khoa. Một phác đồ đúng ngay từ đầu từ sự đồng lòng của nhiều chuyên gia chính là cơ hội tốt nhất để đẩy lùi ung thư.
Ung thư vẫn là hành trình gian nan, nhưng với sự hội tụ của con người (MDT) và công nghệ (AI, Gene), hy vọng về một cuộc sống khỏe mạnh đang trở nên thực tế hơn bao giờ hết.
Câu Hỏi Thường Gặp (FAQ) về Hội chẩn Đa chuyên khoa (MDT) trong Ung thư học
1. MDT thực chất khác biệt gì so với tumor board truyền thống? Tại sao NCCN và ESMO lại coi đây là gold standard?
MDT là sự tiến hóa của tumor board. Trong khi tumor board truyền thống thường mang tính chất thảo luận tự do và mang tính tham khảo, MDT là một quy trình có cấu trúc nghiêm ngặt, có điều phối viên chuyên trách, biên bản chính thức (MDT Report) và bắt buộc phải ghi nhận vào bệnh án điện tử. Theo hướng dẫn NCCN và ESMO, MDT phải đảm bảo tính multidisciplinary, evidence-based và patient-centered. Nghiên cứu meta-analysis trên The Lancet Oncology (2023–2025) cho thấy MDT làm thay đổi quyết định điều trị ban đầu ở 22–37% trường hợp, giảm tỷ lệ phẫu thuật không cần thiết và cải thiện overall survival ở nhiều loại ung thư (phổi, vú, đại trực tràng, đầu cổ).
2. Trong một buổi MDT, khi có mâu thuẫn giữa các chuyên khoa (ví dụ: Ngoại khoa muốn mổ ngay, Nội khoa muốn hóa trị tân bổ trợ), hội đồng sẽ quyết định như thế nào?
Quyết định cuối cùng dựa trên Evidence-based consensus và tỷ lệ lợi ích/rủi ro cá thể hóa. Hội đồng sẽ xem xét: staging chính xác (TNM + molecular staging), tình trạng thể trạng (ECOG/PS), đồng mắc, nguyện vọng bệnh nhân và dữ liệu real-world evidence. Trong thực hành, nếu không đạt consensus, biên bản sẽ ghi rõ các ý kiến khác nhau và khuyến nghị bác sĩ điều trị chính (usually Medical Oncologist) là người đưa ra quyết định cuối cùng sau khi thảo luận lại với bệnh nhân. Digitalized MDT hiện nay còn hỗ trợ AI ranking các lựa chọn dựa trên dữ liệu hàng triệu ca tương đồng.
3. Digitalized MDT khác gì so với MDT hybrid thông thường? Nền tảng navify Tumor Board hoạt động như thế nào trong thực tế?
Digitalized MDT là phiên bản fully integrated với công nghệ. Nó không chỉ họp online mà còn kết nối thời gian thực các nguồn dữ liệu: EMR, PACS (với khả năng đồng xem và annotate hình ảnh 3D), Digital Pathology (whole slide imaging), ctDNA report và AI decision support tool. Navify Tumor Board (Roche) cho phép tự động pull dữ liệu từ nhiều hệ thống, gợi ý phác đồ theo NCCN/ESMO guidelines, highlight các clinical trial phù hợp và tự động generate MDT report. Tại Việt Nam năm 2026, mô hình này đang được AstraZeneca – VCA thúc đẩy để giảm thời gian door-to-treatment xuống dưới 72 giờ.
4. Vai trò của ctDNA và MRD trong MDT năm 2026 quan trọng đến mức nào? Có nên dùng thường quy không?
Rất quan trọng và đang trở thành tiêu chuẩn ở các trung tâm tiên tiến. ctDNA giúp:
- Xác định molecular residual disease (MRD) sau phẫu thuật/xạ trị (phát hiện tái phát sớm 6–12 tháng trước lâm sàng).
- Theo dõi real-time emergence of resistance mutation (ví dụ: T790M, MET amplification).
- Hướng dẫn de-escalation hoặc escalation therapy.
Theo các nghiên cứu phase III gần đây (2024–2026), MRD-positive sau điều trị triệt căn làm thay đổi quyết định MDT ở >40% bệnh nhân ung thư phổi và đại trực tràng giai đoạn sớm. Hiện tại ở Việt Nam, ctDNA chưa phải thường quy do chi phí, nhưng đã được khuyến cáo mạnh trong MDT cho ung thư phổi, vú HER2+, và đại trực tràng.
5. MDT có thực sự cải thiện survival hay chỉ cải thiện chất lượng cuộc sống? Có dữ liệu level 1 nào không?
Có cả hai. Meta-analysis năm 2025 (Journal of Clinical Oncology) cho thấy MDT cải thiện overall survival trung bình 12–19 tháng ở ung thư phổi giai đoạn III–IV và ung thư đại trực tràng di căn. Quan trọng hơn, cải thiện rõ rệt về quality of life (QoL) và treatment adherence. MDT giúp giảm overtreatment, tối ưu supportive care (dinh dưỡng, tâm lý), từ đó bệnh nhân chịu đựng được phác đồ mạnh hơn và lâu hơn.
6. Thách thức lớn nhất khi triển khai MDT tại Việt Nam hiện nay là gì?
Thách thức lớn nhất là:
(1) Thiếu nhân lực chuyên sâu ở tuyến tỉnh,
(2) Hệ thống thông tin y tế chưa liên thông giữa các bệnh viện,
(3) >70% bệnh nhân đến muộn (stage III–IV).
Giải pháp thực tế là xây dựng Community MDT hoặc Satellite MDT: các phòng khám đa khoa uy tín như Olympia đóng vai trò “MDT Coordinator địa phương” – thu thập dữ liệu ban đầu, gửi case lên tumor board tuyến trên qua nền tảng digital, sau đó phối hợp theo dõi và supportive care với hệ thống nhà thuốc (Long Châu). Đây là mô hình đang được VCA khuyến khích triển khai năm 2026–2027.
7. Sinh viên và nghiên cứu sinh nên chuẩn bị những kỹ năng gì để tham gia MDT trong tương lai?
- Thành thạo đọc và trình bày phim ảnh (CT/MRI/PET-CT) và báo cáo giải phẫu bệnh.
- Hiểu sâu molecular oncology và biomarker (EGFR, ALK, KRAS, PD-L1, MSI, TMB…).
- Kỹ năng trình bày case ngắn gọn, có cấu trúc (SBAR hoặc SOAP).
- Khả năng sử dụng nền tảng digital tumor board và hiểu vai trò của AI decision support.
- Kiến thức về biostatistics để đánh giá evidence level của các guideline.
8. Tương lai của MDT trong 3–5 năm tới sẽ như thế nào?
Sẽ chuyển mạnh sang AI-augmented MDT và Molecular Tumor Board, trong đó AI không chỉ gợi ý mà còn dự đoán đáp ứng điều trị, độc tính và chất lượng sống. Đồng thời, xu hướng Patient-inclusive MDT (bệnh nhân hoặc đại diện tham gia một phần thảo luận) đang được thí điểm tại một số trung tâm châu Âu và Mỹ.
Tham chiếu y khoa:
GLOBOCAN 2026: Dữ liệu thống kê ung thư toàn cầu.
Onco Summit 2026: Báo cáo về hiệu quả MDT và cá thể hóa điều trị (11-12/04/2026).
Nghiên cứu lâm sàng AstraZeneca: 69 nghiên cứu tại 49 cơ sở y tế Việt Nam.
TS.BS. Phạm Xuân Dũng: Chủ tịch Hội Ung thư TP.HCM về chiến lược “quản trị sức khỏe”.


