![]()
Hành trình chinh phục kỹ thuật khó, vượt qua giới hạn và xây dựng niềm tin quốc tế
Người bệnh Việt Nam hôm nay đang chứng kiến sự thay đổi mạnh mẽ trong ngành y. Từ những ca ghép tạng phức tạp đến thụ tinh trong ống nghiệm (IVF) – những kỹ thuật từng chỉ có thể thực hiện ở nước ngoài – giờ đây đã được làm chủ ngay tại các bệnh viện trong nước, với kết quả đáng tự hào.
Phía sau những thành công ấy là nỗ lực không ngừng của đội ngũ bác sĩ, kỹ thuật viên và cả những người bệnh luôn tin tưởng, đồng hành. Nhiều bệnh nhân chia sẻ rằng họ từng nghĩ “phải ra nước ngoài mới cứu được bệnh”, nhưng giờ đã có thể an tâm điều trị ngay tại quê hương, với chi phí hợp lý và kết quả không thua kém.
Tuy nhiên, sự phát triển này cũng cho thấy một thực tế khác: còn nhiều khoảng cách giữa kỹ thuật cao và khả năng tiếp cận. Ở thành phố lớn, người bệnh có thể được điều trị bằng những phương pháp hiện đại nhất. Nhưng tại vùng sâu, vùng xa, việc tiếp cận dịch vụ y tế chất lượng vẫn là một thách thức. Cùng với đó, tình trạng bác sĩ giỏi rời khu vực công lập sang tư nhân, hay việc bảo hiểm chưa chi trả đủ cho các kỹ thuật cao… khiến nhiều người bệnh chưa thật sự được hưởng trọn lợi ích từ những tiến bộ của ngành.
Để y tế Việt Nam thực sự “vươn tầm”, không chỉ cần thêm các kỹ thuật tiên tiến, mà quan trọng hơn là xây dựng một hệ thống y tế bền vững, lấy người bệnh làm trung tâm. Giữ chân nhân tài, cải thiện chính sách bảo hiểm, và nâng cao chất lượng đồng đều giữa các tuyến sẽ là những bước đi quyết định.
Khi người bệnh Việt Nam có thể được điều trị bằng kỹ thuật hàng đầu, với chi phí hợp lý và sự chăm sóc tận tâm, đó không chỉ là thành công của ngành y – mà còn là niềm tự hào của một quốc gia có thể chữa lành bằng chính đôi tay của mình.
Đội ngũ tiên phong của y học Việt Nam – Làm chủ công nghệ, chạm tới giới hạn của sự sống
Trong vài năm trở lại đây, y học Việt Nam đã liên tiếp ghi dấu những cột mốc khiến cả thế giới phải chú ý. Từ những ca ghép tạng phức tạp đến việc làm chủ các kỹ thuật đỉnh cao, đội ngũ bác sĩ Việt đang chứng minh rằng chúng ta không chỉ “đuổi kịp” mà còn có thể sáng tạo và vượt lên.
Kỷ nguyên ghép đa tạng – bước nhảy vọt của y học Việt Nam
Một trong những dấu mốc đáng nhớ nhất là ca ghép tim – phổi đồng thời đầu tiên được thực hiện tại Bệnh viện Hữu nghị Việt Đức. Đây không chỉ là thành tựu y khoa mang tính lịch sử, mà còn là minh chứng cho sự trưởng thành vượt bậc của ngành ghép tạng Việt Nam.
Người bệnh trong ca mổ đặc biệt này là chị T.N.Q, 38 tuổi, mắc hội chứng Eisenmenger do thông liên nhĩ – căn bệnh khiến áp lực động mạch phổi tăng cao và tim phải suy kiệt dần. Khi được chỉ định ghép, tiên lượng sống của chị chỉ còn tính bằng ngày.
Ca phẫu thuật kéo dài suốt 7 tiếng đồng hồ, huy động hàng chục bác sĩ và kỹ thuật viên từ nhiều chuyên khoa khác nhau. Trong suốt quá trình, hệ thống tuần hoàn ngoài cơ thể được sử dụng để tạm thời thay thế chức năng tim và phổi, giúp duy trì sự sống cho bệnh nhân trong khi đội ngũ phẫu thuật thực hiện từng đường cắt – từng mối nối chính xác đến từng milimet.
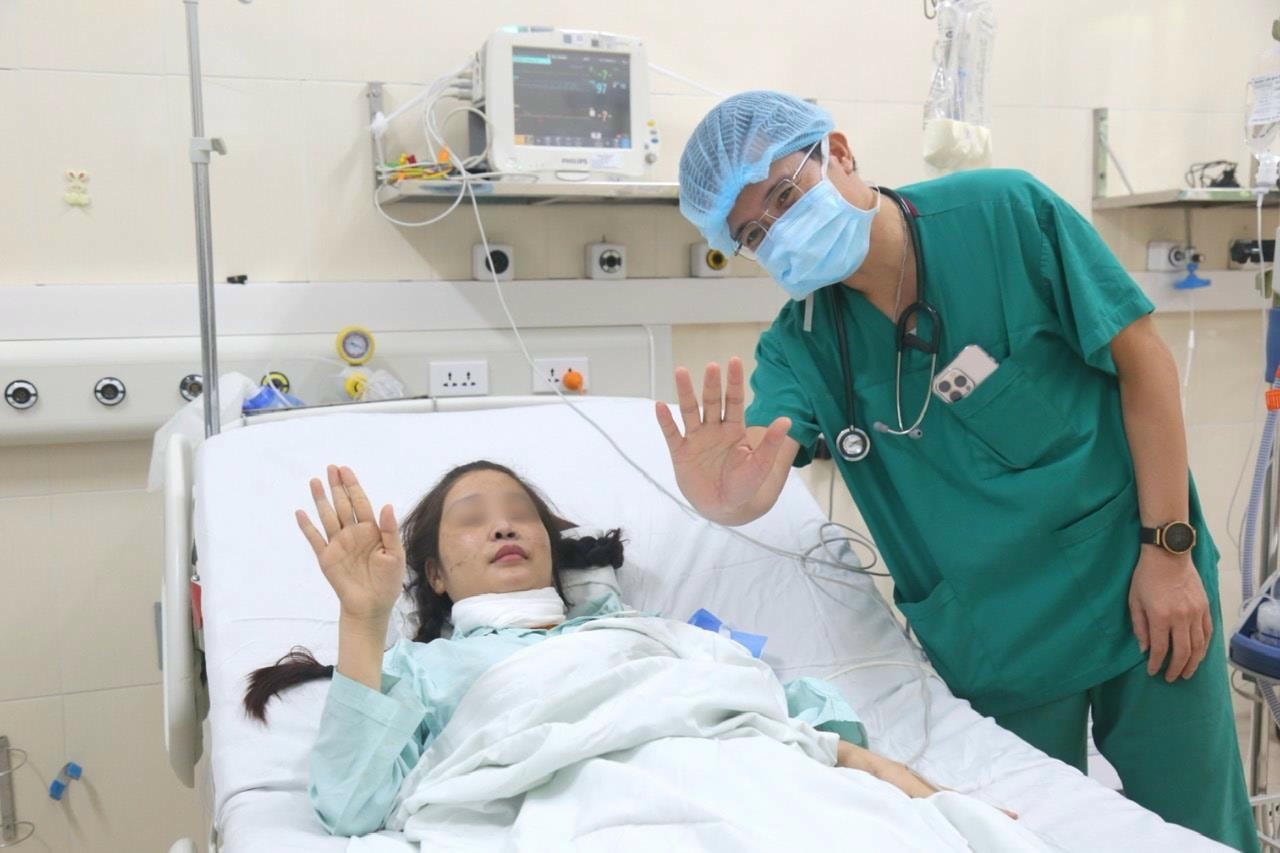
Khi người Việt không chỉ làm chủ mà còn sáng tạo
Điểm đáng chú ý là ê-kíp phẫu thuật đã tùy biến kỹ thuật so với phương pháp quốc tế. Thay vì nối khí quản theo cách truyền thống, các bác sĩ quyết định cắt bớt hai bên phổi của người hiến để vừa với khoang ngực bệnh nhân và nối hai phế quản gốc – một cách làm đòi hỏi sự táo bạo và hiểu sâu về giải phẫu.
Nhờ đó, dòng máu nuôi dưỡng phổi được lưu thông tốt hơn, giúp tăng tỉ lệ thành công lâu dài. Đây chính là bước chuyển từ “thực hành theo giáo trình” sang “tự đổi mới công nghệ”, một điều mà chỉ những trung tâm có kinh nghiệm và năng lực thật sự mới có thể thực hiện.
Bước lên bản đồ y học thế giới
Với thành công này, Việt Nam đã trở thành một trong số rất ít quốc gia có thể thực hiện được kỹ thuật ghép đồng thời tim – phổi, một trong những phẫu thuật khó nhất hành tinh. Mỗi năm, toàn thế giới chỉ có khoảng 100 ca ghép khối tim – phổi được thực hiện vì yêu cầu quá cao về nguồn tạng và kỹ thuật.
Đây không chỉ là niềm tự hào của ngành y, mà còn là niềm tin của người bệnh Việt – rằng chúng ta hoàn toàn có thể điều trị những ca bệnh “vượt tầm” mà trước đây phải ra nước ngoài mới có hy vọng.
Từ một ca mổ đến hành trình phát triển năng lực bền vững
Ca ghép tim – phổi thành công tại Việt Đức không phải là bước đi đơn lẻ. Trước đó, bệnh viện này đã ghi dấu với ca ghép tim – thận đầu tiên tại Việt Nam (năm 2023), rồi đến ghép đồng thời tim – gan.
Mỗi ca mổ không chỉ là một kỳ tích, mà còn là một bài học, một nền tảng để tiến xa hơn. Nhờ vậy, Việt Đức đang hình thành một hệ sinh thái chuyên môn vững chắc, nơi các bác sĩ liên tục học hỏi, cải tiến và hướng tới mục tiêu cao nhất: mang lại sự sống và hy vọng cho người bệnh Việt Nam.
Năng Lực Ghép Tạng Toàn Diện Trên Toàn Quốc
Thành tựu của Bệnh viện Việt Đức không phải là một hiện tượng đơn lẻ mà là một phần của bức tranh tổng thể về sự phát triển vượt bậc của lĩnh vực ghép tạng tại Việt Nam. Các bệnh viện lớn khác như Bệnh viện Chợ Rẫy và Bệnh viện Đa khoa Trung ương Huế cũng được ghi nhận là những đơn vị điển hình, góp phần cứu sống hàng ngàn bệnh nhân và đưa nền y học Việt Nam tiệm cận trình độ khu vực và thế giới.
Sáng Tạo Sự Sống – Đột Phá Trong Công Nghệ Hỗ Trợ Sinh Sản (ART)
Lĩnh vực hỗ trợ sinh sản của Việt Nam, dù đi sau thế giới, đã có những bước tiến nhanh chóng, không chỉ bắt kịp về chất lượng mà còn đóng góp những sáng kiến có giá trị toàn cầu.
“Phác Đồ Sài Gòn”: Một Sáng Kiến “Made in Vietnam” Có Tầm Ảnh Hưởng Quốc Tế
“Phác đồ Sài Gòn” là một minh chứng rõ nét cho khả năng đổi mới của y học Việt Nam, giải quyết trực tiếp những rào cản lớn trong điều trị hiếm muộn.
- Cơ sở Khoa học và Lâm sàng: Được phát triển bởi đội ngũ y bác sĩ của IVF Mỹ Đức, phác đồ này là một phương pháp điều trị mới dựa trên các phát kiến gần đây của thế giới về thụ tinh trong ống nghiệm không kích thích buồng trứng (IVM). Đây là một hướng tiếp cận thân thiện hơn cho người phụ nữ.
- Ưu điểm Định lượng được: Phác đồ này mang lại những lợi ích vượt trội, giải quyết các vấn đề cốt lõi mà bệnh nhân thường đối mặt: chi phí, sự đau đớn và an toàn. Cụ thể, nó giúp giảm khoảng 30% chi phí thuốc kích thích buồng trứng, loại bỏ giai đoạn tiêm thuốc gây đau đớn và căng thẳng, triệt tiêu nguy cơ quá kích buồng trứng (một biến chứng nguy hiểm), và rút ngắn thời gian điều trị. Bằng cách này, “Phác đồ Sài Gòn” đã trực tiếp cải thiện trải nghiệm và khả năng tiếp cận điều trị cho bệnh nhân.
- Sự Công nhận và Thẩm định Quốc tế: Giá trị của “Phác đồ Sài Gòn” được khẳng định mạnh mẽ khi kết quả nghiên cứu được đăng tải trên tạp chí quốc tế uy tín Fertility & Sterility – tạp chí chuyên ngành chính thức của Hội Y học Sinh sản Hoa Kỳ. Việc được giới thiệu tại các hội nghị khoa học quốc tế lớn như Asia CORE 2025 tại Indonesia càng củng cố vị thế của sáng kiến này. Sự công nhận từ cộng đồng khoa học quốc tế là một bước đi chiến lược, giúp xây dựng uy tín và thương hiệu cho y học Việt Nam, vượt ra ngoài phạm vi thành công kỹ thuật đơn thuần.
Tỷ Lệ Thành Công và Hạ Tầng Hỗ Trợ Sinh Sản Quốc Gia
- Chất lượng Tương đương Quốc tế: Ngành hỗ trợ sinh sản Việt Nam, dù đi sau thế giới 15-20 năm, đã nhanh chóng đạt được tỷ lệ thành công ngang tầm khu vực và quốc tế. Tại Bệnh viện Phụ sản Trung ương, tỷ lệ này đạt khoảng 60%, một con số rất đáng khích lệ.
- Hạ tầng Phát triển Mạnh mẽ: Toàn quốc hiện có hơn 70 trung tâm hỗ trợ sinh sản, trong đó có gần 10 trung tâm được công nhận đạt tiêu chuẩn quốc tế. Sự phát triển về số lượng và chất lượng của các trung tâm này cho thấy một nền tảng hạ tầng vững chắc, sẵn sàng đáp ứng nhu cầu ngày càng tăng của người dân.
Những Trụ Cột Ưu Tú: Các Tổ Chức Thúc Đẩy Tiến Bộ Y Tế
Những thành tựu kỹ thuật được mô tả ở Phần I không thể đạt được nếu thiếu đi các thể chế y tế mạnh mẽ, đóng vai trò là những đầu tàu về chuyên môn, nghiên cứu và đào tạo. Phần này sẽ phân tích vai trò của các bệnh viện hàng đầu, những trụ cột đã định hình nên nền y học hiện đại của Việt Nam.
2.1. Bệnh viện Hữu nghị Việt Đức
Bệnh viện Hữu nghị Việt Đức không chỉ là một cơ sở điều trị mà còn là một biểu tượng lịch sử, cái nôi của ngành ngoại khoa Việt Nam.
- Ý nghĩa Lịch sử: Được thành lập từ năm 1902 cùng với Trường Y khoa Đông Dương, lịch sử của bệnh viện gắn liền với sự phát triển của y học hiện đại Việt Nam. Bệnh viện là nơi đào tạo các thế hệ bác sĩ đầu tiên của đất nước và gắn liền với tên tuổi của những danh nhân y học như Giáo sư Tôn Thất Tùng.
- Sứ mệnh và Triết lý Cốt lõi: Là bệnh viện chuyên khoa hạng đặc biệt, Việt Đức được giao 8 nhiệm vụ chính, bao gồm không chỉ khám chữa bệnh mà còn nghiên cứu khoa học, đào tạo, chỉ đạo tuyến và hợp tác quốc tế. Hoạt động của bệnh viện được định hướng bởi 4 phương châm: “Trình độ chuyên sâu, thiết bị hiện đại, phong cách chuyên nghiệp, chăm sóc tận tình”.
- Vai trò Tiên phong trong Ghép tạng: Việt Đức là đơn vị đi đầu cả nước trong việc thực hiện các ca ghép tạng phức tạp và tiên phong. Bệnh viện đã thực hiện thành công các ca ghép đa tạng lần đầu tiên tại Việt Nam như ghép tim-thận, tim-phổi, và tim-gan. Quan trọng hơn, Việt Đức còn đóng vai trò là trung tâm đào tạo và chuyển giao kỹ thuật, điển hình là việc chuyển giao kỹ thuật ghép tim cho Bệnh viện Chợ Rẫy, giúp nhân rộng năng lực kỹ thuật cao trên toàn quốc.
Từ ca ghép thận đầu tiên năm 1992 đến nay, Việt Đức đã thực hiện hơn 1.500 ca ghép tạng, bao gồm thận, gan, tim, phổi và đa tạng đồng thời – con số nhiều nhất trong hệ thống y tế Việt Nam.
Những cột mốc đặc biệt gồm:
Năm 2023: Việt Đức thực hiện ca ghép tim – thận đầu tiên tại Việt Nam, mở ra hướng điều trị mới cho các bệnh nhân suy đa cơ quan.
Tháng 2/2024: Tiếp tục ghi dấu với ca ghép đồng thời tim – phổi đầu tiên – một trong những kỹ thuật khó nhất thế giới, với thời gian phẫu thuật kéo dài hơn 7 tiếng, huy động gần 100 y bác sĩ.
Tháng 9/2024: Ca ghép tim – gan thành công đánh dấu Việt Nam chính thức làm chủ kỹ thuật ghép đa tạng đồng thời, một thành tựu mà trước đó chỉ có một số trung tâm y học hàng đầu thế giới thực hiện được (như ở Hoa Kỳ, Pháp và Nhật Bản).
Theo Bộ Y tế, đến năm 2025, cả nước mới chỉ có 6 bệnh viện đủ năng lực ghép tạng, trong đó Việt Đức là đơn vị dẫn đầu về số lượng và độ phức tạp của các ca ghép.
Trung tâm đào tạo và chuyển giao kỹ thuật – lan tỏa tri thức, mở rộng năng lực quốc gia
Không dừng lại ở thành công của riêng mình, Việt Đức còn đảm nhận vai trò “đầu tàu đào tạo” cho các bệnh viện khác trong hệ thống y tế.
Từ năm 2017 đến nay, bệnh viện đã đào tạo và chuyển giao kỹ thuật ghép tạng cho hơn 20 đơn vị, bao gồm:
Chuyển giao kỹ thuật ghép tim cho Bệnh viện Chợ Rẫy (TP.HCM), giúp bệnh viện này thực hiện ca ghép tim đầu tiên vào năm 2023.
Đào tạo chuyên sâu về ghép gan và ghép thận cho các bệnh viện tuyến tỉnh như Thanh Hóa, Huế, Cần Thơ, Quảng Ninh…, giúp người dân được tiếp cận kỹ thuật cao mà không cần chuyển tuyến ra Hà Nội.
Tổ chức hơn 50 khóa huấn luyện, với hơn 500 bác sĩ, điều dưỡng và kỹ thuật viên được đào tạo về quy trình ghép, quản lý tạng hiến và chăm sóc sau ghép.
Nhờ đó, Việt Đức đã giúp mở rộng năng lực cấy ghép tạng của Việt Nam, góp phần nâng tổng số ca ghép tạng toàn quốc lên hơn 8.500 ca tính đến giữa năm 2025, theo thống kê của Trung tâm Điều phối Ghép tạng Quốc gia.
Từ kỹ thuật đến tầm nhìn – xây dựng hệ sinh thái ghép tạng Việt Nam
Đằng sau mỗi ca ghép thành công là một chuỗi hệ thống vận hành chặt chẽ: ngân hàng mô tạng, hệ thống điều phối, phòng thí nghiệm sinh học phân tử và trung tâm hồi sức chuyên biệt.
Việt Đức hiện là đơn vị duy nhất ở Việt Nam có thể đảm nhiệm toàn bộ quy trình này – từ tiếp nhận nguồn tạng hiến, bảo quản, vận chuyển, phẫu thuật ghép đến chăm sóc hậu phẫu và phục hồi chức năng.
Bệnh viện cũng đang phối hợp với Bộ Y tế triển khai nền tảng số quốc gia về đăng ký hiến – ghép tạng, giúp quá trình điều phối minh bạch, nhanh chóng và chính xác hơn. Dự kiến, khi hệ thống hoàn thiện, thời gian điều phối tạng có thể rút ngắn từ 4 giờ xuống chỉ còn 90 phút, tăng đáng kể cơ hội sống cho người bệnh chờ ghép.
2.2. Bệnh viện Chợ Rẫy
Nếu miền Bắc có Việt Đức là cái nôi của ghép tạng hiện đại, thì ở phương Nam, Bệnh viện Chợ Rẫy chính là “trái tim” của ngành ghép tạng Việt Nam, nơi những ca phẫu thuật đầu tiên được thực hiện, nơi hàng ngàn bệnh nhân được hồi sinh từ cận kề cái chết.
Ba mươi năm qua, Chợ Rẫy không chỉ là nơi ghi dấu những kỷ lục y học, mà còn là minh chứng cho ý chí, năng lực và lòng nhân ái của người thầy thuốc Việt Nam.
Ba thập kỷ chinh phục đỉnh cao – hành trình từ ca ghép thận đầu tiên đến những kỹ thuật “đỉnh thế giới”
Hành trình ghép tạng của Chợ Rẫy bắt đầu từ ca ghép thận đầu tiên năm 1992 – khi điều kiện còn vô cùng hạn chế, thuốc chống thải ghép còn khan hiếm, thiết bị hỗ trợ còn thô sơ.
Thế nhưng, chính từ ca mổ ấy, ngọn lửa tiên phong được thắp lên.
Tính đến năm 2025, Chợ Rẫy đã thực hiện hơn 1.100 ca ghép tạng, bao gồm thận, gan, tim và tụy, đứng trong nhóm 3 bệnh viện có số ca ghép nhiều nhất cả nước (sau Việt Đức và 108).
Năm 2008, bệnh viện ghi dấu ca ghép thận đầu tiên từ người cho chết não tại Việt Nam – cột mốc mở đường cho khái niệm “hiến tạng sau chết não” được công nhận và phát triển.
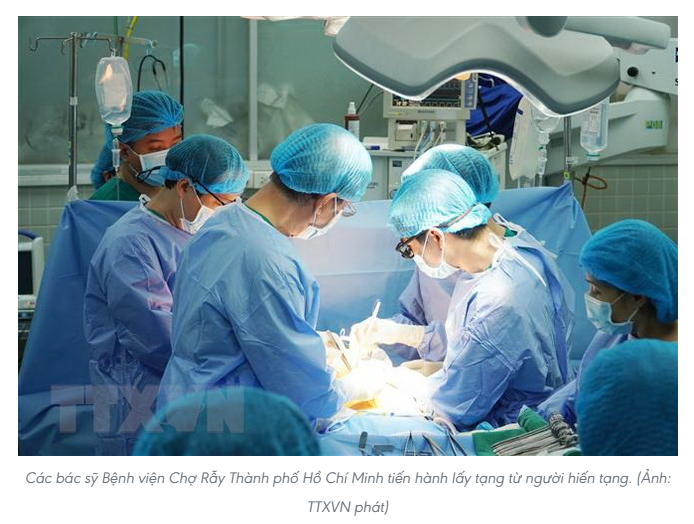
Năm 2015, tiếp tục thực hiện ca ghép thận đầu tiên từ người cho tim ngừng đập – một kỹ thuật cực kỳ khó, yêu cầu thao tác nhanh và chính xác đến từng giây để giữ được chất lượng tạng hiến.
Năm 2023, với sự hỗ trợ chuyên môn từ Việt Đức, Chợ Rẫy đã thực hiện thành công ca ghép tim đầu tiên, đánh dấu bước ngoặt lớn đưa bệnh viện trở thành trung tâm ghép đa tạng hàng đầu khu vực phía Nam.
Nhìn lại hành trình 30 năm, có thể nói:
“Kỹ thuật ghép thận nào thế giới làm được – thì Chợ Rẫy cũng đã làm được.”
Câu khẳng định ấy không phải lời nói suông, mà được chứng minh bằng hàng trăm ca mổ thực tế – nơi y học Việt Nam đã chạm tay đến những giới hạn mà trước đây chỉ thấy trong giáo trình ngoại quốc.
Làm chủ các kỹ thuật ghép thận phức tạp – vượt qua giới hạn tương thích sinh học
Không dừng lại ở kỹ thuật thông thường, Chợ Rẫy đã làm chủ hai dạng ghép thận khó nhất thế giới:
Ghép thận đổi chéo (kidney paired exchange): dành cho các cặp cho – nhận không tương thích về miễn dịch. Các bác sĩ phải phối hợp song song nhiều cặp người hiến và người nhận, đảm bảo thời gian cắt – ghép – bảo quản diễn ra đồng bộ.
👉 Tính đến 2025, Chợ Rẫy đã thực hiện hơn 30 ca ghép đổi chéo, tỉ lệ thành công đạt trên 95% – tương đương với các trung tâm lớn của Hàn Quốc và Nhật Bản.Ghép thận bất đồng nhóm máu (ABO-incompatible transplant): kỹ thuật đòi hỏi xử lý kháng thể trong máu người nhận trước ghép, ngăn chặn phản ứng thải ghép tức thì.
👉 Đến nay, bệnh viện đã thực hiện hơn 10 ca ghép bất đồng nhóm máu, trở thành đơn vị đầu tiên ở Việt Nam làm chủ kỹ thuật này.

Những kỹ thuật này từng được xem là “bất khả thi” ở Việt Nam do yêu cầu cao về trang thiết bị, thuốc đặc hiệu và đội ngũ hồi sức – nhưng nay đã được làm chủ hoàn toàn tại Chợ Rẫy, đưa Việt Nam đứng ngang hàng với nhiều quốc gia phát triển trong khu vực.
Trung tâm điều phối tạng khu vực – hành trình của sự sống vượt nghìn cây số
Bên cạnh năng lực kỹ thuật, Chợ Rẫy còn giữ vai trò đầu mối điều phối hiến – ghép tạng quốc gia khu vực phía Nam.
Tại đây, Đơn vị Điều phối ghép các bộ phận cơ thể người hoạt động 24/7, kết nối hơn 70 bệnh viện trên toàn quốc, đảm bảo từng quả tim, lá gan hay quả thận hiến tặng được đến tay người cần kịp thời nhất.
Một trong những hành trình nổi tiếng là chuyến vận chuyển tim hiến từ TP.HCM ra Hà Nội, dài hơn 1.600 km, chỉ trong 6 giờ 30 phút bằng đường hàng không – kỷ lục về thời gian điều phối tạng xa nhất Việt Nam (theo Trung tâm Điều phối Quốc gia, 2024).
Nhờ sự phối hợp chặt chẽ giữa Chợ Rẫy, Việt Đức và Hãng hàng không Quốc gia, trái tim hiến tặng ấy đã đập trở lại trong lồng ngực bệnh nhân ngoài 30 tuổi ở Hà Nội – một minh chứng cho sức mạnh của y học, công nghệ và tinh thần nhân đạo vượt mọi khoảng cách.
Chuyển giao kỹ thuật – nhân rộng năng lực điều trị trong toàn hệ thống
Trong 10 năm qua, Chợ Rẫy đã đào tạo và chuyển giao kỹ thuật ghép tạng cho hơn 15 bệnh viện tuyến tỉnh, bao gồm: Cần Thơ, An Giang, Bình Dương, Đồng Nai, Khánh Hòa…
Bệnh viện thường xuyên tổ chức các khóa huấn luyện, hội thảo và chương trình “cầm tay chỉ việc” cho các bác sĩ địa phương, giúp họ nắm vững kỹ thuật ghép thận, ghép gan và quy trình hồi sức sau ghép.
Nhờ đó, nhiều bệnh viện tỉnh đã có thể tự thực hiện ghép thận mà không cần chuyển tuyến, giúp bệnh nhân giảm chi phí, rút ngắn thời gian chờ đợi, và tăng cơ hội sống cho hàng trăm người bệnh mỗi năm.
Từ thành tựu đến tầm nhìn
Với gần 1.200 ca ghép tạng, hàng trăm ca điều phối xuyên vùng, cùng mạng lưới chuyên môn vững mạnh, Bệnh viện Chợ Rẫy không chỉ là nơi cứu người mà còn là biểu tượng của tri thức và lòng nhân ái Việt Nam.
Mỗi trái tim đập lại, mỗi lá gan hồi sinh là minh chứng rằng:
Y học Việt Nam không còn đứng ngoài cuộc đua toàn cầu – chúng ta đang tự tin bước đi bằng chính đôi tay, trí tuệ và lòng nhân hậu của mình.
2.3. Bệnh viện Trung ương Huế
Bệnh viện Trung ương Huế đã khẳng định vị thế là một trung tâm ghép tạng hàng đầu, đặc biệt xuất sắc trong việc thực hiện các ca ghép tạng “xuyên Việt” đầy thách thức về mặt hậu cần.
- Dẫn đầu về Số lượng và các ca Ghép “Xuyên Việt”: Kể từ ca ghép thận đầu tiên năm 2001, bệnh viện đã thực hiện thành công trên 1.300 ca ghép tạng. Bệnh viện hiện dẫn đầu cả nước về số ca ghép tạng xuyên Việt, với 18 ca ghép tim thành công mà tạng hiến được vận chuyển bằng máy bay thương mại. Điều này đòi hỏi một quy trình tổ chức, phối hợp và trình độ chuyên môn vượt trội.
- Năng lực Phối hợp và Điều phối ở Mức độ Cao: Bệnh viện đã chứng tỏ khả năng thực hiện đồng thời nhiều ca ghép tạng phức tạp trong thời gian ngắn. Một ví dụ điển hình là việc tiếp nhận tạng (tim, gan, giác mạc) từ một người hiến chết não ở TP. Hồ Chí Minh và tiến hành ghép thành công đồng thời cho 4 bệnh nhân ngay trong đêm. Thành công này cho thấy năng lực điều phối, hậu cần và phẫu thuật ở mức độ chuyên nghiệp cao nhất.
2.4. Các Trung Tâm Chuyên Khoa Quốc Gia: Trường Hợp Hỗ Trợ Sinh Sản (ART)
- Bệnh viện Phụ sản Trung ương: Với vai trò là Trung tâm Hỗ trợ sinh sản Quốc gia, bệnh viện là cơ sở đầu ngành về sản phụ khoa, có trách nhiệm đào tạo, chỉ đạo tuyến và nâng cao chất lượng cho các trung tâm khác trên cả nước. Tỷ lệ thành công trong thụ tinh ống nghiệm tại đây đạt khoảng 60%, tương đương với các trung tâm tiên tiến trên thế giới, và gần đây đã nhận được chứng nhận quốc tế RTAC, một bảo chứng quan trọng về chất lượng.
Sự tồn tại và phát triển của các trung tâm xuất sắc này cho thấy một chiến lược rõ ràng: tập trung nguồn lực để xây dựng các “đầu tàu” y tế. Các bệnh viện này không chỉ là nơi thực hiện các kỹ thuật đỉnh cao mà còn là trung tâm đào tạo, nghiên cứu và chuyển giao công nghệ cho toàn hệ thống. Mô hình “hub-and-spoke” (trung tâm và vệ tinh) này đang được vận hành một cách hiệu quả, khi các kỹ năng và kiến thức từ các bệnh viện tuyến trung ương được lan tỏa xuống các bệnh viện tuyến dưới. Hơn nữa, sự phát triển của các trung tâm này không đồng nhất mà dường như có sự chuyên môn hóa một cách tự nhiên: Việt Đức tiên phong trong các loại hình ghép đa tạng mới, Chợ Rẫy làm chủ toàn diện kỹ thuật ghép thận, và Huế hoàn thiện quy trình hậu cần cho ghép tạng đường dài. Sự đa dạng này tạo ra một hệ thống y tế quốc gia có sức chống chịu tốt hơn và một danh mục năng lực chuyên sâu phong phú.
Khi tầm nhìn quốc gia nâng đỡ đôi tay người thầy thuốc
Những ca phẫu thuật kỳ tích hay kỹ thuật y khoa đỉnh cao không thể tự nhiên mà có. Đằng sau đó là cả một hệ thống được định hình bằng chiến lược, chính sách, đầu tư và công nghệ – nơi từng bước đi của ngành y đều được đặt trong một tầm nhìn dài hạn.
Chiến lược y tế quốc gia 2020–2030: Đặt nền móng cho tương lai
Những năm gần đây, Chính phủ Việt Nam xác định hiện đại hóa y tế là một trong những nhiệm vụ trọng tâm để phục vụ người dân tốt hơn và nâng cao vị thế quốc gia. Không chỉ là lời nói, điều này đã được thể hiện rõ qua hàng loạt nghị quyết, chương trình và dự án quy mô lớn – tạo ra hành lang pháp lý và nguồn lực cho ngành y tế vươn tầm.
1. Chính sách cốt lõi – cởi trói cho bệnh viện, trao quyền cho địa phương
Từ giai đoạn 2020–2025, Bộ Y tế tập trung vào nâng cao chất lượng khám chữa bệnh và đẩy mạnh ứng dụng kỹ thuật cao. Một trong những thay đổi lớn là việc đơn giản hóa thủ tục hành chính, phân cấp mạnh mẽ cho địa phương trong mua sắm, đấu thầu và quản lý trang thiết bị.
Nhờ đó, nhiều bệnh viện tuyến tỉnh đã chủ động hơn trong việc đầu tư công nghệ, hợp tác quốc tế và phát triển dịch vụ mới – điều mà trước đây chỉ có ở các bệnh viện tuyến trung ương.
2. Con người – trung tâm của mọi chiến lược
Những chính sách y tế giờ đây không chỉ nói về máy móc hay đầu tư, mà đi thẳng vào gốc rễ: con người.
Bộ Y tế đang xây dựng các chương trình học bổng, hỗ trợ tài chính và đào tạo chuyên sâu, nhằm thu hút sinh viên giỏi vào ngành y, nhất là ở các vùng còn thiếu nhân lực.
Đây không chỉ là đầu tư cho giáo dục, mà là đầu tư cho tương lai sức khỏe của đất nước – để thế hệ bác sĩ tiếp theo không chỉ giỏi chuyên môn, mà còn thấu hiểu người bệnh, biết kết hợp kỹ thuật và nhân văn.
3. Đổi mới sáng tạo – bước chuyển mình sang kỷ nguyên y tế công nghệ cao
Theo Nghị quyết 57-NQ/TW, Việt Nam đặt mục tiêu tăng chi tiêu cho nghiên cứu và phát triển (R&D) lên 2% GDP vào năm 2030 – con số thể hiện quyết tâm đầu tư thật sự cho tri thức.
Các hướng nghiên cứu ưu tiên gồm Trí tuệ nhân tạo (AI), Dữ liệu lớn (Big Data) và thậm chí điện toán lượng tử – những lĩnh vực sẽ định hình cách chăm sóc sức khỏe trong tương lai.
Cùng với đó, Việt Nam đặt mục tiêu tăng 10% số công bố khoa học quốc tế mỗi năm, không chỉ để nâng tầm học thuật mà còn để khẳng định rằng: bác sĩ và nhà khoa học Việt Nam hoàn toàn có thể góp tiếng nói trong cộng đồng y học toàn cầu.
4. Giữ gìn bản sắc – phát triển y học cổ truyền trong thời đại số
Một điểm đặc biệt trong chiến lược là phát triển y học cổ truyền – di sản hàng nghìn năm của dân tộc.
Chính phủ đang giao cho Bộ Y tế và Bộ Khoa học & Công nghệ nhiệm vụ chuẩn hóa quy trình trồng, chiết xuất và sản xuất dược liệu, đồng thời xây dựng cơ sở dữ liệu số quốc gia về y học cổ truyền.
Điều này không chỉ giúp bảo tồn tri thức dân gian, mà còn mở ra cơ hội để y học cổ truyền Việt Nam bước ra thế giới – như cách Hàn Quốc, Trung Quốc hay Nhật Bản đã làm.
Từ các phòng mổ hiện đại đến những trang trại dược liệu xanh mướt, từ các bác sĩ trẻ đang học cách ứng dụng AI trong chẩn đoán đến những lương y gìn giữ bài thuốc cổ – tất cả đều đang góp phần viết nên chương mới cho y học Việt Nam.
Đó là một nền y tế biết kết hợp giữa tầm nhìn và trái tim, giữa khoa học hiện đại và giá trị truyền thống, hướng đến mục tiêu cuối cùng: mỗi người dân Việt Nam đều có cơ hội được chăm sóc bằng những gì tốt nhất, ngay tại quê hương mình.
Cuộc Cách Mạng Telehealth: Lan Tỏa Chuyên Môn Tới Tuyến Đầu
Đề án “Khám, chữa bệnh từ xa” (Telehealth) là một sáng kiến đột phá, sử dụng công nghệ để giải quyết một trong những thách thức lớn nhất của y tế Việt Nam: sự chênh lệch về trình độ giữa các tuyến.
- Đề án “Khám, chữa bệnh từ xa”: Được chính thức hóa qua Quyết định 2628/QĐ-BYT, đề án này đã kết nối các bệnh viện tuyến trên với hơn 1.500 cơ sở khám chữa bệnh trên toàn quốc, bao gồm cả các vùng sâu, vùng xa và hải đảo.
- Mục tiêu Chiến lược: Với khẩu hiệu “Chất lượng khám, chữa bệnh vươn cao, vươn xa”, đề án hướng tới hai mục tiêu kép: nâng cao năng lực chuyên môn cho các bệnh viện tuyến dưới thông qua đào tạo và hội chẩn trực tuyến, đồng thời giúp người dân ở khắp mọi miền đất nước có thể tiếp cận dịch vụ y tế chất lượng cao của tuyến trên ngay tại địa phương.
- Tác động và Hiệu quả: Mô hình này đã chứng tỏ hiệu quả rõ rệt trong việc giảm tải cho các bệnh viện trung ương, nâng cao trình độ của bác sĩ tuyến tỉnh thông qua các ca hội chẩn thực tế, và tiết kiệm đáng kể thời gian và chi phí cho người bệnh. Telehealth không chỉ là giải pháp tình thế trong đại dịch COVID-19 mà đã trở thành một trụ cột trong chiến lược chuyển đổi số ngành y tế, xóa nhòa ranh giới địa lý trong chăm sóc sức khỏe.
Hợp Tác Toàn Cầu và Đầu Tư Nước Ngoài: Chất Xúc Tác Cho Tăng Trưởng
Việt Nam đã chủ động và tích cực hội nhập quốc tế, coi hợp tác và đầu tư nước ngoài là một đòn bẩy quan trọng để nhanh chóng tiếp cận công nghệ và tri thức y khoa tiên tiến.
- Hợp tác Chiến lược: Việt Nam duy trì các chương trình hợp tác sâu rộng về đào tạo và chuyển giao công nghệ. Mối quan hệ hợp tác với Pháp đã giúp đào tạo gần 3.000 bác sĩ Việt Nam, nhiều người trong số đó đã trở thành các chuyên gia đầu ngành. Gần đây, hợp tác với Vương quốc Anh đang tập trung vào lĩnh vực chuyển đổi số, với các công ty như TPP và Envisionit Deep AI tham gia vào các dự án xây dựng bệnh án điện tử và ứng dụng AI trong chẩn đoán.
- Đầu tư Trực tiếp Nước ngoài (FDI): Ngành y tế đang trở thành một lĩnh vực hấp dẫn đối với các nhà đầu tư quốc tế. Tập đoàn dược phẩm AstraZeneca đã cam kết đầu tư 310 triệu USD trong giai đoạn 2020-2025, tập trung vào R&D và đào tạo nhân lực. Tổng chi tiêu cho y tế tại Việt Nam được dự báo sẽ tăng mạnh, mở ra nhiều cơ hội đầu tư. Thương vụ Tập đoàn Y tế Thomson (Singapore) mua lại Bệnh viện FV với giá 381 triệu USD là một minh chứng cho thấy giá trị và tiềm năng của các tài sản y tế tại Việt Nam đang được định giá rất cao.
Các chính sách này không phải là những nỗ lực riêng lẻ mà thể hiện một kiến trúc chiến lược đa tầng, có sự liên kết chặt chẽ. Việc đầu tư vào các kỹ thuật đỉnh cao (Phần I) và củng cố các bệnh viện đầu ngành (Phần II) được hỗ trợ và nhân rộng hiệu quả thông qua các cơ chế chính sách như Đề án Telehealth. Chiến lược này cho thấy một tư duy hệ thống: không chỉ tạo ra các đỉnh cao chuyên môn mà còn xây dựng các cây cầu công nghệ để lan tỏa tri thức đó đến toàn bộ mạng lưới y tế. Đồng thời, việc chủ động mở cửa hợp tác quốc tế và thu hút đầu tư nước ngoài phản ánh một cách tiếp cận thực tế, nhằm tận dụng nguồn lực toàn cầu để đẩy nhanh quá trình hiện đại hóa, thay vì tự mình phát triển từ đầu.
Đối Mặt Với Thử Thách: Những Vấn Đề Hệ Thống và Thực Tế Cấu Trúc
Bên cạnh những thành tựu rực rỡ, hệ thống y tế Việt Nam đang phải đối mặt với những thách thức sâu sắc và mang tính cấu trúc, đe dọa đến tính bền vững và công bằng của những tiến bộ đã đạt được. Phần này sẽ phân tích một cách thẳng thắn những “cơn gió ngược” này.
4.1. Khủng Hoảng Nguồn Nhân Lực: Phân Tích Sâu Về “Chảy Máu Chất Xám”
Đây là một trong những thách thức nghiêm trọng nhất, ảnh hưởng trực tiếp đến nền tảng của hệ thống y tế công.
- Quy mô của Vấn đề: Khu vực y tế công lập đã chứng kiến một làn sóng nghỉ việc hàng loạt. Chỉ trong 6 tháng đầu năm 2022, đã có hơn 9.000 nhân viên y tế rời bỏ khu vực công. Tình trạng này đặc biệt nghiêm trọng tại các thành phố lớn và trong nhóm các bác sĩ, điều dưỡng có kinh nghiệm và tay nghề cao.
- Phân tích Nguyên nhân Gốc rễ: Nguyên nhân chính là sự chênh lệch quá lớn về thu nhập giữa khu vực công và tư, khi các bệnh viện tư nhân sẵn sàng trả mức lương cao hơn từ 3 đến 6 lần. Vấn đề này càng trở nên trầm trọng hơn do chính sách tự chủ tài chính bệnh viện. Chính sách này, dù có mục tiêu tốt là tăng hiệu quả, đã cắt giảm trợ cấp từ ngân sách nhà nước, buộc các bệnh viện công phải phụ thuộc vào nguồn thu từ viện phí, dẫn đến việc không thể cạnh tranh về lương với khu vực tư.
- Tác động Hệ thống: “Chảy máu chất xám” tạo ra một vòng luẩn quẩn nguy hiểm. Nó làm suy yếu các bệnh viện công – vốn là xương sống của hệ thống y tế quốc gia và là nơi đào tạo, thực hành chính. Khi các chuyên gia giỏi ra đi, khả năng duy trì và phát triển các kỹ thuật cao, cũng như đào tạo thế hệ kế cận, bị ảnh hưởng nghiêm trọng. Nền tảng của những “đảo xuất sắc” đang bị xói mòn từ bên trong.
4.2. Rào Cản Kinh Tế: Khả Năng Chi Trả, Bảo Hiểm và Tiếp Cận Của Bệnh Nhân
Tồn tại một khoảng cách ngày càng lớn giữa những gì y học Việt Nam có thể làm được và những gì người dân bình thường có thể chi trả.
- Chi phí Y tế Kỹ thuật cao Vượt Khả năng: Chi phí cho các thủ thuật tiên tiến vẫn là một rào cản khổng lồ. Một ca ghép tạng có thể tốn từ 1 đến 2 tỷ đồng (khoảng 40.000 – 80.000 USD), một con số nằm ngoài tầm với của đại đa số gia đình Việt Nam.
- Lỗ hổng trong Chi trả của Bảo hiểm Y tế (BHYT): Mặc dù BHYT có vai trò quan trọng, mức độ chi trả cho các dịch vụ kỹ thuật cao còn rất hạn chế và chưa đầy đủ. Đối với một ca ghép gan trị giá 1 tỷ đồng, BHYT có thể chỉ chi trả khoảng 200 triệu đồng. Điều này đẩy nhiều gia đình vào tình trạng “chi phí thảm họa”, buộc họ phải bán nhà cửa, tài sản để trang trải viện phí, đi ngược lại mục tiêu an sinh xã hội.
- Chi phí IVF: Tương tự, một chu kỳ IVF tiêu chuẩn có chi phí từ 70 đến 130 triệu đồng, là một gánh nặng tài chính lớn, hạn chế cơ hội làm cha mẹ của nhiều cặp vợ chồng. Dù “Phác đồ Sài Gòn” giúp giảm 30% chi phí thuốc, nó vẫn chưa thể xóa bỏ hoàn toàn rào cản tài chính này.
4.3. Câu Hỏi Về Tính Bền Vững: Một Hệ Thống Chịu Nhiều Áp Lực
Hệ thống y tế đang phải vận hành dưới áp lực từ nhiều phía, đặt ra câu hỏi lớn về khả năng duy trì đà phát triển trong dài hạn.
- “Gánh Nặng Kép” về Bệnh tật: Việt Nam đang đối mặt với một thách thức y tế phức tạp: vừa phải kiểm soát các bệnh truyền nhiễm vẫn còn tồn tại, vừa phải ứng phó với sự gia tăng nhanh chóng của các bệnh không lây nhiễm (NCDs) tốn kém như ung thư, tiểu đường, tim mạch. Các bệnh NCDs hiện chiếm tới 77% tổng số ca tử vong, tạo ra áp lực khổng lồ lên nguồn lực y tế.
- Chênh lệch Thành thị – Nông thôn: Tồn tại một sự chênh lệch sâu sắc về chất lượng và khả năng tiếp cận dịch vụ y tế giữa các trung tâm đô thị lớn và các khu vực nông thôn, miền núi. Hầu hết các cơ sở y tế hiện đại và chuyên gia đầu ngành đều tập trung ở các thành phố lớn, khiến y tế công ở các vùng sâu vùng xa bị thiếu hụt nghiêm trọng cả về nhân lực và trang thiết bị. Mặc dù Telehealth giúp giảm bớt phần nào, nó không thể thay thế cho hạ tầng và nhân lực tại chỗ.
- Quá tải và Thiếu hụt Ngân sách: Các bệnh viện công ở các thành phố lớn thường xuyên hoạt động ở mức 200% công suất thiết kế. Mặc dù ngân sách nhà nước cho y tế đã tăng, nhưng vẫn không đủ để đáp ứng nhu cầu, dẫn đến tình trạng trang thiết bị lỗi thời, cơ sở hạ tầng xuống cấp và môi trường làm việc căng thẳng cho nhân viên y tế.
Những thách thức này cho thấy một thực tế phức tạp. Sự trỗi dậy của khu vực tư nhân vừa là một đối tác mang lại đầu tư và tiêu chuẩn mới , vừa là một “đối thủ” cạnh tranh trực tiếp và làm trầm trọng thêm tình trạng chảy máu chất xám từ khu vực công. Sự bền vững của toàn bộ hệ thống y tế quốc gia phụ thuộc vào việc tìm ra một sự cân bằng pháp lý và chính sách, nơi khu vực tư nhân có thể bổ sung thay vì “ăn mòn” khu vực công. Nếu không giải quyết được các vấn đề gốc rễ về nhân lực và tài chính, những thành tựu kỹ thuật cao có nguy cơ chỉ tồn tại như những “ốc đảo” biệt lập, không thể phục vụ đại đa số người dân và khó có thể duy trì trong dài hạn.
Đấu Trường Toàn Cầu: Vị Thế Của Việt Nam Trong Bối Cảnh Y Tế Quốc Tế
Phần này đặt các năng lực của y tế Việt Nam vào bối cảnh quốc tế, đánh giá một cách thực tế các điểm mạnh, điểm yếu trong cuộc cạnh tranh trên thị trường du lịch y tế đang phát triển nhanh chóng.
5.1. Xây Dựng Thương Hiệu Du Lịch Y Tế: Tham Vọng và Thực Tế
Việt Nam đang có những bước đi đầu tiên nhưng đầy tham vọng để biến tiềm năng y tế thành một ngành kinh tế dịch vụ có giá trị cao.
- Chiến lược Quốc gia: Bộ Y tế đang tích cực xây dựng đề án phát triển du lịch y tế giai đoạn 2025-2030, với mục tiêu thu hút bệnh nhân nước ngoài và người Việt Nam có thu nhập cao hiện đang ra nước ngoài chữa bệnh. Chiến lược này bao gồm việc hợp tác với Bộ Văn hóa, Thể thao và Du lịch, phát triển các gói dịch vụ kết hợp y tế-nghỉ dưỡng, và tập trung vào các trung tâm du lịch lớn như Hà Nội, TP.HCM và Đà Nẵng.
- Lợi thế Cạnh tranh: Lợi thế lớn nhất và rõ ràng nhất của Việt Nam là chi phí. Giá dịch vụ y tế tại Việt Nam chỉ bằng 30-50% so với Thái Lan hay Singapore. Các ví dụ cụ thể cho thấy thuốc điều trị ung thư và các dịch vụ chẩn đoán hình ảnh tại Việt Nam có thể rẻ hơn từ 4 đến 10 lần so với Singapore. Các điểm mạnh khác bao gồm thời gian chờ đợi ngắn và năng lực chuyên môn đã được công nhận trong các lĩnh vực thế mạnh như nha khoa, hỗ trợ sinh sản và y học cổ truyền.
- Điểm yếu Cốt lõi: Rào cản lớn nhất hiện nay là sự thiếu vắng một thương hiệu quốc gia mạnh và uy tín trên trường quốc tế. Nguyên nhân trực tiếp của vấn đề này là số lượng bệnh viện đạt chứng chỉ quốc tế như JCI (Joint Commission International) còn rất ít. Chứng chỉ JCI được coi là “tiêu chuẩn vàng”, là điều kiện tiên quyết để xây dựng lòng tin của bệnh nhân quốc tế và để hợp tác với các công ty bảo hiểm toàn cầu. Việc chiến lược quốc gia đặt mục tiêu có ít nhất 15 bệnh viện đạt chuẩn JCI vào năm 2030 là một sự thừa nhận rõ ràng về lỗ hổng này.
5.2. Phân Tích So Sánh: Học Hỏi Từ Các Quốc Gia Dẫn Đầu Khu Vực
Để định vị chiến lược một cách hiệu quả, việc phân tích mô hình thành công của các đối thủ cạnh tranh trực tiếp là rất quan trọng.
- Thái Lan – Cường Quốc Lâu Đời:
- Chiến lược: Thái Lan đã thành công trong việc kết hợp y tế kỹ thuật cao với ngành du lịch và dịch vụ khách sạn đẳng cấp thế giới, tạo ra doanh thu khoảng 850 triệu USD vào năm 2023. Nước này sở hữu một hệ sinh thái du lịch y tế trưởng thành với hơn 60 bệnh viện đạt chuẩn JCI.
- Thế mạnh: Nổi tiếng với chi phí hợp lý (tiết kiệm 50-70% so với phương Tây), đa dạng các chuyên khoa (phẫu thuật thẩm mỹ, chỉnh hình, nha khoa), và sự hỗ trợ mạnh mẽ từ chính phủ.
- Singapore – Trung Tâm R&D Công Nghệ Cao:
- Chiến lược: Singapore đã theo đuổi một chiến lược dài hạn, có chủ đích từ năm 2000 để trở thành một trung tâm R&D y sinh toàn cầu. Chính phủ đã đầu tư hàng tỷ USD vào nghiên cứu, thu hút nhân tài và xây dựng các khu công nghệ cao như Biopolis.
- Thế mạnh: Chất lượng y tế hàng đầu thế giới, là nơi đặt trụ sở của nhiều tập đoàn dược phẩm và công nghệ y tế đa quốc gia (Moderna, Pfizer, Agilent), và tập trung vào y học đổi mới, sáng tạo. Điểm yếu lớn nhất của Singapore là chi phí rất cao.
- Bối cảnh Thị trường ASEAN: Thị trường du lịch y tế và chăm sóc sức khỏe của ASEAN được dự báo sẽ tăng trưởng với tốc độ CAGR 12.4%, đạt quy mô 218,4 tỷ USD vào năm 2034. Đây là một thị trường khu vực rộng lớn và đầy tiềm năng mà Việt Nam có thể khai thác.
Bảng 1: So Sánh Chiến Lược Các Trung Tâm Du Lịch Y Tế
Tiêu chí | Việt Nam | Thái Lan | Singapore |
Chiến lược Cốt lõi | Mới nổi, tập trung vào chi phí thấp và các kỹ thuật phức tạp chuyên sâu. | Kết hợp y tế chất lượng cao với du lịch và dịch vụ khách sạn. | Trung tâm R&D y sinh và y học công nghệ cao, đổi mới sáng tạo. |
Chuyên khoa Mũi nhọn | Hỗ trợ sinh sản (IVF), nha khoa, y học cổ truyền, phẫu thuật phức tạp (tim mạch, ghép tạng). | Phẫu thuật thẩm mỹ, nha khoa, chỉnh hình, chăm sóc sức khỏe toàn diện. | Ung thư, tim mạch, thần kinh, nghiên cứu lâm sàng, các liệu pháp tiên tiến. |
Số BV đạt chuẩn JCI | Rất ít (Mục tiêu 15 vào 2030). | > 60 | > 20 |
Chỉ số Chi phí (so với Mỹ=100) | Rất thấp (ước tính 10-20). | Thấp (ước tính 25-40). | Cao (ước tính 60-80). |
Điểm mạnh Chính | Chi phí cực kỳ cạnh tranh cho các thủ thuật phức tạp; thời gian chờ ngắn. | Hệ sinh thái trưởng thành; thương hiệu mạnh; số lượng lớn bệnh viện đạt chuẩn; dịch vụ khách hàng xuất sắc. | Chất lượng đỉnh cao; công nghệ và R&D hàng đầu; môi trường pháp lý và kinh doanh thuận lợi. |
Điểm yếu Chính | Thương hiệu yếu; ít bệnh viện đạt chuẩn quốc tế; hạ tầng dịch vụ phụ trợ chưa đồng bộ. | Cạnh tranh nội bộ cao; có thể gặp vấn đề về chất lượng ở các cơ sở nhỏ. | Chi phí rất cao, không phù hợp với phân khúc khách hàng nhạy cảm về giá. |
Phân tích trên cho thấy một con đường chiến lược rõ ràng cho Việt Nam. Thay vì cạnh tranh trực diện với Thái Lan về quy mô du lịch hay với Singapore về R&D đỉnh cao, Việt Nam có thể xác lập một vị thế độc đáo: trở thành điểm đến hàng đầu cho “sự phức tạp với chi phí hợp lý”. Đây là khả năng cung cấp các dịch vụ y tế kỹ thuật cao, phức tạp như ghép tạng, phẫu thuật tim mạch, hay các phương pháp IVF tiên tiến với một mức giá cạnh tranh vượt trội so với cả các đối thủ trong khu vực và trên thế giới. Tuy nhiên, để hiện thực hóa chiến lược này, rào cản lớn nhất cần vượt qua là xây dựng niềm tin. Và trong ngành y tế toàn cầu, “đồng tiền” của niềm tin chính là các chứng nhận quốc tế như JCI. Do đó, mục tiêu đạt 15 bệnh viện chuẩn JCI vào năm 2030 không chỉ là một chỉ số, mà là nhiệm vụ chiến thuật quan trọng nhất để mở cánh cửa cho ngành du lịch y tế Việt Nam.
Vạch Ra Tương Lai: Tổng Hợp, Khuyến Nghị và Tầm Nhìn Chiến Lược đến 2030
Phần cuối cùng này tổng hợp các phân tích của toàn bộ báo cáo thành một đánh giá chiến lược và đưa ra các khuyến nghị cụ thể, có tính hành động cho các bên liên quan.
6.1. Phân Tích SWOT Tổng Hợp
- Điểm mạnh (Strengths):
- Năng lực kỹ thuật đẳng cấp thế giới trong các lĩnh vực phức tạp chuyên sâu.
- Lợi thế vượt trội về chi phí so với khu vực và quốc tế.
- Thị trường nội địa lớn, tạo điều kiện tích lũy kinh nghiệm lâm sàng.
- Cam kết mạnh mẽ của chính phủ trong việc xây dựng chính sách hỗ trợ.
- Điểm yếu (Weaknesses):
- Thiếu hụt nghiêm trọng các bệnh viện được công nhận quốc tế (JCI).
- Thương hiệu y tế quốc gia còn yếu và chưa được quảng bá rộng rãi.
- Tình trạng “chảy máu chất xám” từ khu vực công sang tư nhân.
- Lỗ hổng lớn trong chi trả của bảo hiểm y tế cho các dịch vụ kỹ thuật cao.
- Sự chênh lệch lớn về chất lượng y tế giữa thành thị và nông thôn.
- Cơ hội (Opportunities):
- Thị trường du lịch y tế khu vực và toàn cầu đang tăng trưởng nhanh.
- Nhu cầu toàn cầu ngày càng tăng đối với dịch vụ chăm sóc sức khỏe chất lượng cao với chi phí hợp lý.
- Cơ hội định vị thương hiệu độc đáo dựa trên thế mạnh “sự phức tạp với chi phí hợp lý”.
- Tầng lớp trung lưu trong nước ngày càng tăng, đòi hỏi các dịch vụ y tế chất lượng cao hơn.
- Thách thức (Threats):
- Sự cạnh tranh gay gắt từ các trung tâm y tế đã có tên tuổi như Thái Lan và Malaysia.
- Nguy cơ suy giảm chất lượng và năng lực đổi mới nếu không giải quyết được vấn đề giữ chân nhân tài trong khu vực công.
- Nếu không cải cách hệ thống bảo hiểm, y tế kỹ thuật cao có thể trở nên không bền vững và thiếu công bằng.
- Rủi ro về uy tín từ các cơ sở y tế tư nhân chất lượng thấp, không được kiểm soát chặt chẽ.
6.2. Khuyến Nghị Hành Động Cho Các Bên Liên Quan
Đối với Bộ Y tế và Chính phủ:
- Khởi động “Dự án JCI-15”: Thành lập một ban chỉ đạo và cơ chế tài chính đặc biệt để hỗ trợ và thúc đẩy ít nhất 15 bệnh viện (cả công và tư) đạt chứng nhận JCI hoặc tương đương trước năm 2030. Đây phải là ưu tiên hàng đầu của chiến lược du lịch y tế quốc gia.
- Cải cách BHYT cho Y tế Kỹ thuật cao: Xây dựng và ban hành các gói chi trả mới cho các thủ thuật phức tạp như ghép tạng, IVF, đảm bảo “tính đúng, tính đủ”. Nghiên cứu các mô hình đồng chi trả, hợp tác bảo hiểm công-tư để giảm gánh nặng chi phí thảm họa cho người dân.
- Giải quyết “Chảy máu chất xám”: Xây dựng khung chính sách đãi ngộ mới cho các chuyên gia tay nghề cao trong khu vực công. Các giải pháp có thể bao gồm lương thưởng theo hiệu quả công việc, cấp ngân sách cho các đề tài nghiên cứu, và tạo điều kiện tham gia các chương trình đào tạo quốc tế để sự nghiệp tại bệnh viện công trở nên hấp dẫn hơn.
- Xây dựng Thương hiệu Y tế Quốc gia Thống nhất: Hợp tác chặt chẽ với Bộ Văn hóa, Thể thao và Du lịch để triển khai một chiến dịch quảng bá quốc tế có mục tiêu, tập trung vào thế mạnh “Sự phức tạp với chi phí hợp lý”. Sử dụng các câu chuyện thành công từ Bệnh viện Việt Đức, IVF Mỹ Đức, Bệnh viện Trung ương Huế làm tài liệu truyền thông chủ đạo.
Đối với Lãnh đạo các Bệnh viện (Công và Tư):
- Ưu tiên Chứng nhận Quốc tế: Đặt mục tiêu đạt chứng nhận JCI hoặc các tiêu chuẩn quốc tế tương đương làm một trong những mục tiêu chiến lược cốt lõi của bệnh viện.
- Phát triển Mô hình Dịch vụ Lấy Bệnh nhân làm Trung tâm: Thành lập các khoa/phòng bệnh nhân quốc tế chuyên biệt với đội ngũ nhân viên đa ngôn ngữ, xây dựng các gói dịch vụ trọn gói với giá cả minh bạch, và phối hợp liền mạch với các đối tác du lịch, lưu trú.
- Đầu tư vào Giữ chân Nhân tài: Xây dựng lộ trình phát triển sự nghiệp rõ ràng, tạo cơ hội nghiên cứu khoa học và tham gia các chương trình đào tạo liên tục để giữ chân các bác sĩ và điều dưỡng giỏi.
Đối với các Nhà đầu tư:
- Tập trung vào các “Khoảng trống”: Xác định các cơ hội đầu tư vào những lĩnh vực còn thiếu: hỗ trợ các cơ sở y tế tư nhân đạt chuẩn JCI, phát triển các giải pháp công nghệ y tế (MedTech) hỗ trợ Telehealth và bệnh án điện tử, và xây dựng các phòng khám chuyên khoa (ART, nha khoa, chăm sóc sức khỏe) tại các địa điểm ngoài trung tâm đô thị lớn.
- Hợp tác Công-Tư (PPP): Khai thác các mô hình PPP để phát triển các trung tâm chuyên sâu (ví dụ: ung bướu, tim mạch) hợp tác với các bệnh viện công, tận dụng lưu lượng bệnh nhân và uy tín của bệnh viện công cùng với hiệu quả quản lý và nguồn vốn của khu vực tư.
6.3. Tầm Nhìn Kết Luận: Từ Những Đỉnh Cao Đơn Lẻ Đến Một Hệ Thống Vững Mạnh
Việt Nam đang đứng trước một thời điểm mang tính bước ngoặt. Quốc gia đã chứng minh một cách không thể chối cãi về năng lực đạt đến đỉnh cao của y học thế giới. Thách thức trong thập kỷ tới là chuyển hóa những “đỉnh cao” xuất sắc nhưng còn đơn lẻ này thành một “hệ thống vững mạnh” có tính kết nối, bền vững và công bằng. Thành công sẽ phụ thuộc vào những cải cách chính sách táo bạo, giải quyết các vấn đề nền tảng về nguồn nhân lực và khả năng tiếp cận tài chính. Nếu những thách thức này được vượt qua, Việt Nam không chỉ có cơ hội chăm sóc tốt hơn cho chính người dân của mình mà còn có thể vươn lên trở thành một đối thủ đáng gờm và được tôn trọng trên vũ đài y tế toàn cầu.

